Echtzeit-Warnsysteme: Vorteile für das Gesundheitswesen
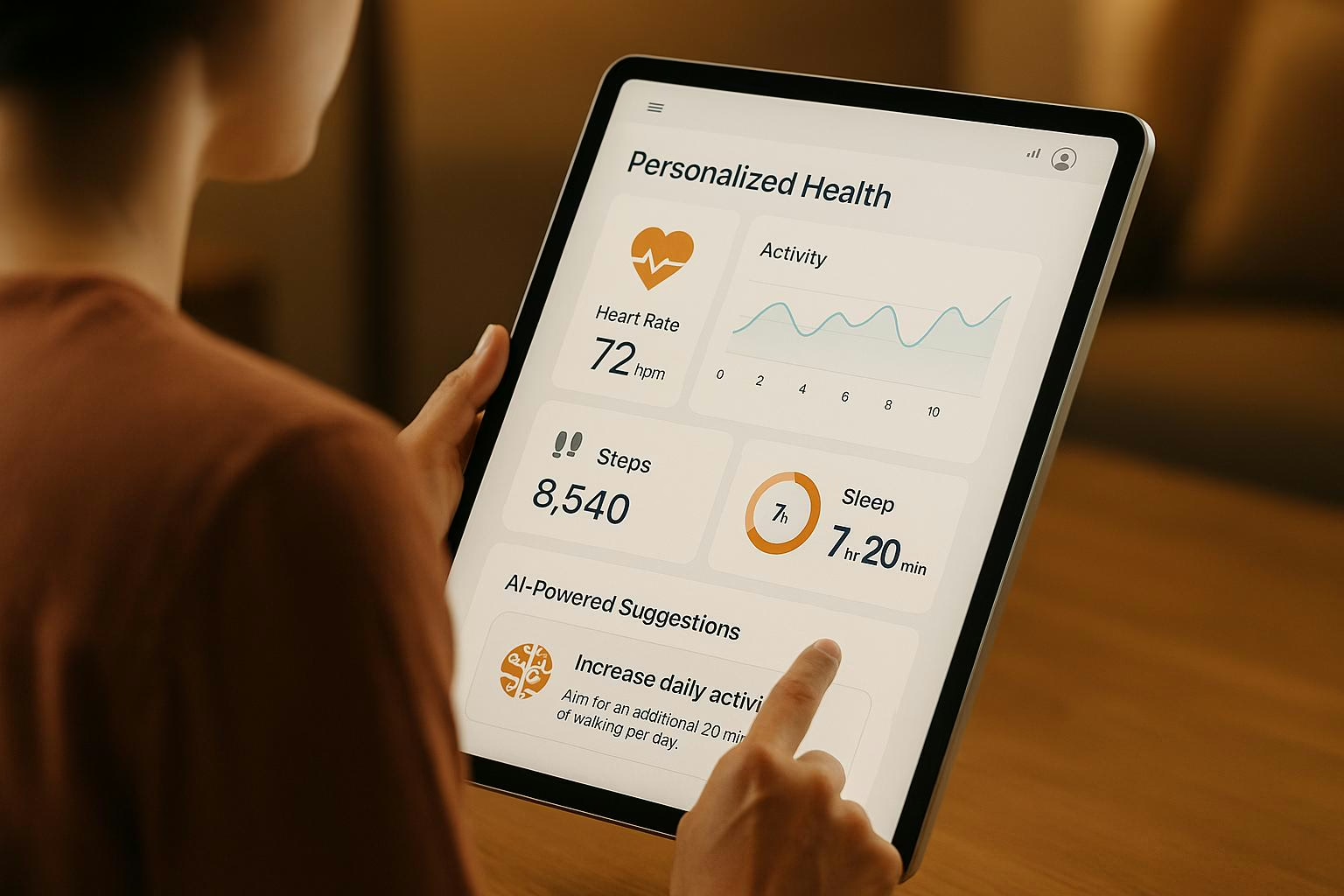
Echtzeit-Warnsysteme revolutionieren die Patientenüberwachung in Krankenhäusern, Arztpraxen und Pflegeeinrichtungen. Sie erkennen kritische Gesundheitsveränderungen sofort, minimieren Fehler und entlasten das Pflegepersonal. Im Vergleich zu manuellen Methoden bieten sie:
- Kontinuierliche Überwachung: Permanente Messung von Vitalwerten wie Herzfrequenz und Sauerstoffsättigung.
- Schnelle Reaktionszeiten: Automatische Alarme bei kritischen Zuständen, z. B. bei Sepsis oder Herzrhythmusstörungen.
- Effizienzsteigerung: Weniger Routineaufwand und präzisere Dokumentation.
- Kostensenkung: Kürzere Krankenhausaufenthalte durch frühzeitige Interventionen.
- Rechtssicherheit: DSGVO-konforme Datenerfassung und lückenlose Protokollierung.
Manuelle Systeme hingegen sind zeitaufwendig, fehleranfällig und weniger effektiv bei der Früherkennung. Trotz höherer Anfangsinvestitionen sind Echtzeit-Systeme langfristig eine sinnvolle Wahl für bessere Patientenversorgung und optimierte Arbeitsabläufe.
Flexible Patientenüberwachung für optimierte Patientenversorgung
1. Traditionelle Überwachungssysteme
In deutschen Krankenhäusern basieren Überwachungssysteme oft auf manuellen Kontrollen und festen Messintervallen. Das Pflegepersonal misst regelmäßig Vitalzeichen, doch dieser Ansatz birgt das Risiko, dass sich der Zustand eines Patienten zwischen den Kontrollen verschlechtert, ohne rechtzeitig erkannt zu werden. Die Auswirkungen auf die Patientensicherheit sind erheblich.
Patientensicherheit bei manuellen Verfahren
Die Patientensicherheit hängt stark von der Aufmerksamkeit und Erfahrung des medizinischen Personals ab. Vitalwerte und Laborergebnisse werden manuell erfasst, dokumentiert und interpretiert – ein Prozess, bei dem Fehler passieren können. Kritische Veränderungen im Zustand eines Patienten zwischen den Messungen bleiben oft unbemerkt, was schwerwiegende Folgen haben kann.
Auch die handschriftliche Dokumentation bringt Risiken mit sich. Übertragungsfehler, unleserliche Notizen oder fehlende Informationen können zu gefährlichen Lücken in der Patientenakte führen. In Notfällen dauert es zudem häufig zu lange, alle relevanten Daten aus verschiedenen Quellen zusammenzutragen.
Auswirkungen auf Arbeitsabläufe
Die manuelle Erfassung und Dokumentation der Vitalzeichen ist zeitaufwändig und belastet das Pflegepersonal erheblich. Regelmäßige Routinekontrollen nehmen viel Zeit in Anspruch, die für andere Aufgaben fehlt. Zudem wird oft erst auf akute Symptome reagiert, was zusätzliche Stresssituationen schafft und den Arbeitsablauf weiter erschwert. Diese Herausforderungen zeigen, wie wichtig effizientere Systeme für eine bessere Patientenversorgung wären.
Kosten durch traditionelle Überwachung
Manuelle Systeme verursachen hohe Personalkosten, da der Aufwand für die Erfassung und Dokumentation enorm ist. Werden Komplikationen nicht rechtzeitig erkannt, verlängern sich Krankenhausaufenthalte und damit auch die Gesamtkosten. Papierbasierte Dokumentationen erhöhen außerdem die Materialkosten und machen die Archivierung aufwendig. Besonders bei Schichtwechseln kann es durch mündliche Übergaben zu Datenverlust kommen.
Herausforderungen bei Compliance und Regulierung
Strenge Dokumentationspflichten machen manuelle Systeme zusätzlich kompliziert. Eine lückenlose Nachverfolgung der Patientendaten verlangt stabile Prozesse und regelmäßige Kontrollen. Die Anforderungen der DSGVO und MDR erfordern präzise Dokumentationen, die bei manuellen Systemen oft mit erheblichem Verwaltungsaufwand verbunden sind.
Diese Probleme unterstreichen, warum moderne Ansätze in der Patientenüberwachung dringend benötigt werden.
2. Echtzeit-Warnsysteme
Echtzeit-Warnsysteme bringen einen enormen Fortschritt in der Patientenüberwachung, indem sie kontinuierlich Daten erfassen und bei kritischen Veränderungen sofort Alarm schlagen. Mit Sensoren, KI-gestützten Algorithmen und automatisierten Warnmeldungen wird das medizinische Personal in Echtzeit über potenzielle Risiken informiert. Diese Systeme schließen die Lücken herkömmlicher Methoden und haben sich als unverzichtbar für die moderne Patientenversorgung etabliert.
Mehr Sicherheit durch permanente Überwachung
Traditionelle Messmethoden bergen Risiken, da sie oft manuelle Prozesse erfordern und dadurch fehleranfällig sind. Echtzeit-Warnsysteme überwachen Vitalzeichen wie Herzfrequenz, Blutdruck und Sauerstoffsättigung kontinuierlich. Intelligente Algorithmen analysieren diese Daten in Echtzeit und erkennen kritische Veränderungen, bevor sie sichtbar werden.
Ein Beispiel: Bei der Früherkennung von Sepsis oder Herzrhythmusstörungen können diese Systeme lebensrettend sein. Sie registrieren subtile Veränderungen, die auf eine Verschlechterung hinweisen, und ermöglichen es, Maßnahmen einzuleiten, bevor Symptome auftreten.
Zusätzlich sorgt die automatische Datenübertragung für eine präzise Dokumentation ohne Übertragungsfehler. So entsteht eine vollständige und nachvollziehbare Aufzeichnung des Krankheitsverlaufs.
Effizientere Arbeitsabläufe
Echtzeit-Warnsysteme entlasten das Pflegepersonal, indem sie zeitaufwändige Routinemessungen übernehmen. Dadurch bleibt mehr Zeit für direkte Patientenbetreuung, die menschliche Nähe und Empathie erfordert.
Ein weiterer Vorteil ist die intelligente Alarmsteuerung. Das System unterscheidet zwischen kritischen Notfällen und weniger dringenden Abweichungen, wodurch die sogenannte "Alarm-Müdigkeit" reduziert wird. Das Pflegepersonal kann sich so auf wirklich wichtige Situationen konzentrieren.
Mobile Benachrichtigungen sorgen zudem für kürzere Reaktionszeiten und verbessern die Zusammenarbeit zwischen verschiedenen Abteilungen.
Kosteneinsparungen durch höhere Effizienz
Neben der Entlastung des Personals tragen diese Systeme auch zu einer effizienteren Ressourcennutzung bei. Die automatisierte Datenerfassung minimiert den Zeitaufwand für Routinetätigkeiten, wodurch Pflegekräfte ihre Zeit sinnvoller einsetzen können. Dies führt zu einer besseren Arbeitsorganisation und einer optimalen Auslastung des Personals.
Durch die frühzeitige Erkennung kritischer Zustände sinkt das Risiko teurer Komplikationen. Patienten profitieren von kürzeren Krankenhausaufenthalten, da präventive Maßnahmen oft intensivere Behandlungen überflüssig machen.
Auch die Nutzung elektronischer Patientenakten spart Kosten. Sie sind sofort verfügbar, können von mehreren Mitarbeitenden gleichzeitig eingesehen werden und reduzieren den Bedarf an Papierdokumentationen.
Einhaltung von Vorschriften und rechtliche Absicherung
Neben Sicherheits- und Effizienzvorteilen gewährleisten Echtzeit-Warnsysteme auch die Einhaltung strenger Vorgaben wie der DSGVO und MDR. Alle Datenänderungen werden lückenlos protokolliert, und kryptografische Verfahren schützen die Integrität der Informationen.
Die kontinuierliche Erfassung aller Vitalwerte schafft eine rechtssichere Dokumentation, die bei Haftungsfragen oder Qualitätskontrollen entscheidend sein kann. Automatische Audit-Trails dokumentieren, wann welche Maßnahmen ergriffen wurden, und bieten so eine transparente Nachverfolgbarkeit.
Standardisierte Protokolle und automatische Compliance-Checks stellen sicher, dass alle gesetzlichen Anforderungen erfüllt werden. Das System kann Berichte erstellen, die für Zertifizierungen oder behördliche Prüfungen notwendig sind, und erleichtert so die Einhaltung regulatorischer Vorgaben.
sbb-itb-49a712f
Vor- und Nachteile
Hier werden die wichtigsten Vor- und Nachteile zusammengefasst, basierend auf den zuvor erläuterten Aspekten. Die folgende Analyse zeigt die zentralen Unterschiede zwischen traditionellen Überwachungssystemen und Echtzeit-Warnsystemen auf.
Traditionelle Überwachung: Bewährte Ansätze mit Grenzen
Traditionelle Überwachungssysteme haben sich über Jahre hinweg als verlässlich erwiesen und bieten eine stabile Basis für die Patientenversorgung. Ihre einfache Handhabung erleichtert neuen Mitarbeitenden den Einstieg und sorgt für eine schnelle Integration in den Arbeitsalltag.
Doch es gibt klare Schwächen, insbesondere wenn es um die Früherkennung von kritischen Zuständen geht. Da Messungen nur in regelmäßigen Abständen erfolgen, können sich gesundheitliche Verschlechterungen unbemerkt entwickeln. Zusätzlich bindet die manuelle Dokumentation wertvolle Zeit und birgt ein höheres Fehlerrisiko.
Echtzeit-Systeme: Fortschritt mit Herausforderungen
Echtzeit-Warnsysteme bieten den Vorteil einer kontinuierlichen Überwachung, wodurch kritische Situationen frühzeitig erkannt werden können. Dadurch bleibt dem Pflegepersonal mehr Zeit für die direkte Betreuung der Patienten.
Allerdings bringen diese Systeme auch Herausforderungen mit sich. Die Anschaffung und Implementierung erfordert erhebliche Investitionen in Technik und Schulungen. Zudem können technische Störungen die Patientenversorgung gefährden, und die komplexen Systeme machen Krankenhäuser oft abhängig von spezialisierten Technikern.
Vergleich der Systeme
| Aspekt | Traditionelle Überwachung | Echtzeit-Warnsysteme |
|---|---|---|
| Patientensicherheit | Punktuelle Messungen, Risiko unentdeckter Verschlechterungen | Kontinuierliche Überwachung, frühzeitige Warnung vor kritischen Zuständen |
| Arbeitseffizienz | Zeitintensive manuelle Prozesse | Automatisierte Abläufe, mehr Zeit für Patienten |
| Anschaffungskosten | Geringe Anfangsinvestitionen | Hohe Investitionen erforderlich |
| Betriebskosten | Hoher Personalaufwand | Einsparungen durch effizientere Abläufe |
| Compliance | Fehleranfällige manuelle Dokumentation | Automatische, rechtssichere Protokollierung |
| Schulungsaufwand | Minimaler Einarbeitungsbedarf | Umfassende Schulungen notwendig |
Die Tabelle verdeutlicht, dass die Vorzüge moderner Technologien durch wirtschaftliche und technische Faktoren relativiert werden.
Wirtschaftliche Aspekte der Systemwahl
Die Kostenstruktur unterscheidet sich bei beiden Ansätzen erheblich. Echtzeit-Systeme mögen zwar hohe Anfangsinvestitionen erfordern, können jedoch durch Effizienzgewinne und die Vermeidung teurer Komplikationen langfristig wirtschaftlicher sein.
Ein weiterer relevanter Punkt ist die Personalplanung. Während traditionelle Systeme einen konstant hohen Personaleinsatz für Routinemessungen verlangen, erlauben automatisierte Lösungen eine flexiblere Verteilung der Arbeitskräfte. Dies kann insbesondere in Zeiten von Personalengpässen eine Entlastung darstellen.
Technische Zuverlässigkeit und Risiken
Ein entscheidender Faktor bei der Wahl des Überwachungssystems ist die technische Zuverlässigkeit. Traditionelle Methoden basieren auf robusten mechanischen Geräten und sind daher weniger anfällig für technische Ausfälle. Im Gegensatz dazu setzen Echtzeit-Systeme auf komplexe IT-Strukturen, die regelmäßige Wartung und Updates benötigen.
Die Integration moderner Systeme in bestehende Krankenhaus-IT kann ebenfalls problematisch sein. Kompatibilitätsfragen und strenge Datenschutzanforderungen erfordern sorgfältige Planung, um einen reibungslosen Betrieb sicherzustellen.
Auswirkungen auf den Arbeitsalltag
Die Wahl des Überwachungssystems beeinflusst auch die Arbeitskultur und den Pflegealltag. Echtzeit-Systeme verändern die Arbeitsabläufe grundlegend. Während die Entlastung von Routineaufgaben von vielen als positiv empfunden wird, können andere die zunehmende Technisierung als belastend wahrnehmen. Die Akzeptanz solcher Systeme hängt stark von der Qualität der Schulungen und der Unterstützung während der Einführung ab.
Traditionelle Methoden fördern den persönlichen Kontakt zwischen Pflegepersonal und Patienten, da bei jeder Messung eine direkte Interaktion stattfindet. Moderne Systeme sollten daher bewusst Gelegenheiten für zwischenmenschliche Begegnungen schaffen, um diese wichtige Dimension der Pflege nicht zu vernachlässigen.
Fazit
Echtzeit-Warnsysteme bringen langfristig viele Vorteile, auch wenn die Anfangsinvestitionen hoch sein können. Die automatisierte Dokumentation minimiert Fehlerquellen und sorgt für präzise, regelkonforme Berichte.
Auf Grundlage dieser Vorteile lassen sich nun konkrete Schritte für die Umsetzung ableiten.
Empfehlungen für die Systemeinführung
Führen Sie das System schrittweise ein, beginnend mit besonders sensiblen Bereichen wie Intensivstationen. Anschließend kann der Rollout auf weitere Abteilungen ausgeweitet werden. Schulungen für das Personal sind dabei entscheidend, um die Nutzung des Systems zu optimieren.
Die Integration in bestehende IT-Strukturen sollte sorgfältig geplant werden. Frühzeitige Kompatibilitätstests und die Berücksichtigung von Datenschutzanforderungen sind entscheidend, um mögliche Probleme zu vermeiden. Ebenso wichtig sind ein verlässlicher technischer Support sowie regelmäßige Updates und Wartungen.
Eine solide Implementierung kann den Weg für neue Möglichkeiten in der digitalen Gesundheitsversorgung ebnen.
Zukunftsperspektiven der digitalen Gesundheitsversorgung
Die Digitalisierung im Gesundheitswesen macht Echtzeit-Systeme immer wichtiger. Mit Hilfe von KI und maschinellem Lernen verbessern sich Vorhersagen kontinuierlich, was die Patientenversorgung effizienter und sicherer macht.
Für Organisationen, die sich intensiver mit der praktischen Anwendung solcher Technologien beschäftigen möchten, bietet Dr. Sven Jungmann maßgeschneiderte Vorträge zu künstlicher Intelligenz und digitaler Gesundheit an. Seine Expertise hilft dabei, die digitale Transformation erfolgreich zu gestalten und moderne Überwachungssysteme bestmöglich einzusetzen.
Diese Entwicklungen verdeutlichen den Wandel hin zu einer datengestützten, digitalen Patientenversorgung. Die Entscheidung für Echtzeit-Warnsysteme ist letztlich eine Investition in die Zukunft. Während traditionelle Ansätze weiterhin ihre Rolle spielen, setzen moderne Technologien zunehmend neue Standards für eine sichere und effiziente Gesundheitsversorgung.
FAQs
Wie tragen Echtzeit-Warnsysteme im Vergleich zu herkömmlichen Überwachungssystemen zur Verbesserung der Patientensicherheit bei?
Echtzeit-Warnsysteme bieten einen entscheidenden Vorteil gegenüber herkömmlichen Überwachungssystemen: Sie analysieren und reagieren in Echtzeit. Durch die kontinuierliche Überwachung von Vitalparametern können sie kritische Veränderungen frühzeitig erkennen – oft sogar, bevor erste Symptome auftreten.
Dieser vorausschauende Ansatz hilft dabei, Risiken schneller zu bemerken und rechtzeitig Gegenmaßnahmen einzuleiten, was die Sicherheit von Patienten deutlich erhöht. Im Gegensatz dazu greifen traditionelle Systeme meist erst ein, wenn ein Ereignis bereits stattgefunden hat, während Echtzeit-Warnsysteme präventiv handeln können.
Welche Hindernisse gibt es bei der Integration von Echtzeit-Warnsystemen in Krankenhaus-IT-Systeme?
Die Integration von Echtzeit-Warnsystemen in die IT-Infrastruktur von Krankenhäusern bringt einige Herausforderungen mit sich. Ein großes Hindernis sind die veralteten Systeme, die in vielen Kliniken noch im Einsatz sind. Diese Systeme sind oft nicht ausreichend miteinander vernetzt, was die Einführung moderner Technologien deutlich komplizierter macht.
Ein weiteres Problem liegt in der fehlenden Standardisierung zwischen verschiedenen IT-Systemen. Unterschiedliche Plattformen und Formate erschweren die reibungslose Zusammenarbeit und den Datenaustausch. Zusätzlich verlangt der Umgang mit sensiblen Gesundheitsdaten höchste Aufmerksamkeit in Bezug auf Datenschutz und Sicherheit, um Risiken wie Datenlecks oder Hackerangriffe zu vermeiden.
Die Kosten für die Einführung und den Betrieb solcher Systeme stellen ebenfalls eine Herausforderung dar. Neben der finanziellen Belastung kommt hinzu, dass das Krankenhauspersonal umfassend geschult werden muss, um die neuen Technologien effektiv nutzen zu können. Dies bedeutet nicht nur zusätzlichen Aufwand, sondern auch eine Anpassung an neue Arbeitsprozesse.
Welche wirtschaftlichen Vorteile bieten Echtzeit-Warnsysteme langfristig im Gesundheitswesen?
Echtzeit-Warnsysteme bringen im Gesundheitswesen nicht nur technische Fortschritte, sondern helfen auch dabei, Kosten zu senken und Abläufe effizienter zu gestalten. Dank der Nutzung von Echtzeit-Daten können Ressourcen gezielter verteilt, Fehler minimiert und Arbeitsprozesse schlanker organisiert werden.
Das bedeutet konkret: Probleme lassen sich schneller erkennen und behandeln, was langfristig die Betriebskosten senkt. Gleichzeitig wird das Personal entlastet, da manuelle Überwachungsaufgaben reduziert werden. So bleibt mehr Zeit für die direkte Patientenbetreuung – ein Schritt hin zu einer effizienteren und nachhaltigeren Gesundheitsversorgung.
Verwandte Blogbeiträge
- Digitale Transformation erfolgreich umsetzen
- KI in Wearables: Anomalien erkennen
- Echtzeit-KI-Warnungen: So verbessern sie die Pflege
- Wie Wearables und IoT die Patientenüberwachung verändern
Wie man Innovationserfolg mit KPIs misst
Wie misst man Innovationen im Gesundheitswesen? Mit KPIs (Key Performance Indicators). Sie helfen dabei, abstrakte Ideen in klare, messbare Ergebnisse umzuwandeln. Ohne diese Metriken riskieren Unternehmen, Ressourcen zu verschwenden und den Überblick über den Fortschritt zu verlieren.
Wichtige Punkte:
- Warum KPIs wichtig sind: Innovationserfolge sind oft schwer greifbar. KPIs schaffen Klarheit und Verantwortlichkeit.
- Arten von KPIs:
- Input-KPIs: Ressourcen wie Budget oder Personal.
- Prozess-KPIs: Effizienz, z. B. Time-to-Market.
- Output-KPIs: Ergebnisse wie Patientenzufriedenheit oder Kostensenkungen.
- Anpassung an Deutschland: KPIs müssen DSGVO-konform sein und die duale Struktur des Gesundheitssystems (GKV/PKV) berücksichtigen.
Beispiel-KPIs für Digital Health:
- Langfristige Wirkung: Anteil des Budgets für digitale Innovationen.
- Tägliche Performance: Nutzungsrate neuer Tools.
- Innovationskultur: Mitarbeiterengagement für neue Technologien.
Die Einführung von KPIs erfordert klare Ziele, regelmäßige Überwachung und Anpassung. Externe Experten wie Dr. Sven Jungmann können bei der Implementierung unterstützen. Jetzt ist der richtige Zeitpunkt, ein systematisches KPI-Framework aufzubauen.
TIM Benchmarking - Innovationserfolg messen: Sinnvolle KPIs
Wie man Innovations-KPIs für Gesundheitsorganisationen definiert
Die Festlegung effektiver KPIs für Innovationen im Gesundheitswesen erfordert eine Herangehensweise, die sowohl branchenspezifische Anforderungen als auch die individuellen Ziele der Organisation berücksichtigt. Deutsche Gesundheitseinrichtungen stehen vor der Herausforderung, Metriken zu entwickeln, die sowohl regulatorische Vorgaben erfüllen als auch einen echten Mehrwert für Patienten und Mitarbeitende bieten.
Entscheidend ist, KPIs auszuwählen, die messbar sind und umsetzbare Erkenntnisse liefern. Häufig scheitern Organisationen daran, dass sie entweder zu viele oder zu komplexe Metriken verwenden, die niemand versteht oder anwendet. Im Folgenden werden die wichtigsten Aspekte beleuchtet, die bei der Auswahl von KPIs im Gesundheitswesen berücksichtigt werden sollten.
Wichtige Faktoren bei der KPI-Auswahl
Die Wahl der richtigen KPIs erfordert, dass Gesundheitsorganisationen mehrere zentrale Aspekte gleichzeitig im Blick behalten.
An erster Stelle steht die Patientensicherheit. Jede Innovation muss darauf abzielen, die Qualität der Versorgung zu verbessern oder zumindest sicherzustellen, dass sie nicht beeinträchtigt wird.
Regulatorische Vorgaben sind ein unverzichtbarer Bestandteil der KPI-Definition. Metriken müssen von Anfang an die Einhaltung von Vorschriften wie der Datenschutz-Grundverordnung (DSGVO) oder der Medizinprodukteverordnung (MDR) sicherstellen.
Auch die operative Effizienz spielt eine wichtige Rolle. Innovationen, die Arbeitsabläufe komplizierter machen oder zusätzliche Belastungen für das Personal schaffen, sind langfristig nicht tragfähig. KPIs sollten daher auch die Auswirkungen auf bestehende Prozesse und die Zufriedenheit der Mitarbeitenden messen.
Ein weiterer entscheidender Punkt ist die wirtschaftliche Tragfähigkeit. Gesundheitseinrichtungen in Deutschland müssen nachweisen, dass Innovationen entweder Kosten reduzieren oder den Nutzen so steigern, dass die Investitionen gerechtfertigt sind. Metriken sollten daher sowohl direkte als auch indirekte finanzielle Effekte abbilden.
Arten von KPIs: Input-, Prozess- und Output-Metriken
Die Unterteilung von KPIs in Input-, Prozess- und Output-Metriken hilft dabei, Innovationsprojekte umfassend zu bewerten. Jede Kategorie liefert dabei unterschiedliche, aber sich ergänzende Einblicke in den Erfolg von Innovationen.
- Input-KPIs: Diese Metriken erfassen die eingesetzten Ressourcen, wie etwa das Forschungs- und Entwicklungsbudget (z. B. in Euro) oder die Anzahl der Mitarbeitenden in Innovationsprojekten. Sie zeigen, ob eine Organisation ausreichend in Innovationen investiert.
- Prozess-KPIs: Sie bewerten die Effizienz der Innovationsprozesse. Ein Beispiel ist die Dauer von der Konzeptentwicklung bis zur Marktreife (Time-to-Market). In der Telemedizin könnte dies die Monate umfassen, die zwischen der ersten Idee und der behördlichen Zulassung einer neuen Plattform liegen.
- Output-KPIs: Diese Metriken messen die greifbaren Ergebnisse von Innovationen. Im Gesundheitswesen könnten das Verbesserungen bei den Patientenergebnissen sein, wie geringere Wiederaufnahmeraten, kürzere Behandlungszeiten oder eine gesteigerte Zufriedenheit der Patienten.
Anpassung von KPIs an den deutschen Gesundheitskontext
Die oben genannten Faktoren erfordern spezifische Anpassungen an die Gegebenheiten des deutschen Gesundheitssystems.
Finanzielle KPIs sollten in Euro (€) angegeben werden, wobei das deutsche Zahlenformat verwendet wird – mit Punkt als Tausendertrennzeichen und Komma als Dezimaltrennzeichen. Beispiel: „Einsparungen durch KI-unterstützte Diagnostik: 125.000,50 € pro Quartal“.
Die DSGVO-Konformität und die besondere Struktur des deutschen Gesundheitssystems, das eine Mischung aus gesetzlicher (GKV) und privater Krankenversicherung (PKV) umfasst, verlangen differenzierte KPIs. Innovationen müssen oft nachweisen, dass sie sowohl GKV- als auch PKV-Patienten Vorteile bieten.
Zudem erfordert die föderale Struktur Deutschlands flexible KPI-Systeme, die regionale Unterschiede und Landesgesetze berücksichtigen. Erfolgreiche KPI-Frameworks ermöglichen es, diese Unterschiede zu integrieren, ohne die übergeordneten strategischen Ziele und das kontinuierliche Innovationsmanagement aus den Augen zu verlieren.
Kern-KPIs für Digital Health
Dieser Abschnitt beleuchtet praxisnahe Kennzahlen (KPIs), die speziell für den Bereich Digital Health relevant sind. Die Bewertung des Erfolgs digitaler Innovationen im Gesundheitswesen erfordert eine Kombination aus technologischen und medizinischen Messgrößen, die sowohl kurzfristige Verbesserungen als auch langfristige Auswirkungen berücksichtigen. Erfolgreiche Organisationen setzen auf ein ausgewogenes System von KPIs, das sowohl quantitative Fortschritte als auch qualitative Effekte auf Patienten, Mitarbeitende und die Organisation erfasst. Im Folgenden werden drei zentrale KPI-Kategorien vorgestellt: langfristige Wirkung, tägliche Performance und Innovationskultur.
Langfristige KPIs für nachhaltige Wirkung
Langfristige KPIs dienen als strategische Grundlage, um den Erfolg von Innovationen zu messen. Sie zeigen auf, ob Investitionen in digitale Technologien tatsächlich zu spürbaren Verbesserungen in der Patientenversorgung und der organisatorischen Effizienz führen.
Ein Beispiel hierfür ist der Transformations-Investitionsindex, der den Anteil des Budgets misst, der in digitale Innovationen fließt. Viele deutsche Universitätskliniken widmen einen signifikanten Teil ihres Haushalts Digital-Health-Projekten, was die strategische Bedeutung solcher Maßnahmen verdeutlicht.
Ein weiteres Beispiel ist die Verbesserung der Versorgungsqualität, etwa durch den Einsatz digitaler Monitoring-Systeme, die eine genauere und schnellere Patientenüberwachung ermöglichen.
Tägliche Performance-KPIs
Auf operativer Ebene helfen KPIs dabei, schnell auf Veränderungen zu reagieren und kontinuierliche Verbesserungen voranzutreiben. Diese Kennzahlen liefern zeitnahe Einblicke in die Nutzung und Akzeptanz digitaler Lösungen.
Der Adoptionsindex misst beispielsweise, wie häufig neue digitale Tools von medizinischem Personal im Alltag verwendet werden. Eine hohe Nutzungsrate deutet auf eine erfolgreiche Implementierung hin, während niedrige Werte auf Schulungsbedarf oder Schwierigkeiten bei der Bedienung hinweisen können.
Weitere wichtige KPIs in diesem Bereich sind die Systemverfügbarkeit und die Leistungsfähigkeit der eingesetzten Technologien, um eine reibungslose Nutzung sicherzustellen. Ein Fortschrittsindex kann zudem dabei helfen, Meilensteine im Projektverlauf zu verfolgen und frühzeitig auf mögliche Ressourcenengpässe hinzuweisen.
Kultur-KPIs für Innovationsbereitschaft
Technische Kennzahlen alleine reichen nicht aus – auch die kulturelle Dimension spielt eine zentrale Rolle bei der erfolgreichen Umsetzung digitaler Innovationen. KPIs in diesem Bereich messen die Bereitschaft und Fähigkeit einer Organisation, Innovationen zu entwickeln, umzusetzen und nachhaltig zu skalieren.
Ein Innovationskulturindex, der auf regelmäßigen Mitarbeiterbefragungen basiert, sowie die Mitarbeiter-Engagement-Rate zeigen, wie offen und aktiv Mitarbeitende an Veränderungsprozessen teilnehmen. Ein strukturierter Wissenstransfer innerhalb der Organisation trägt zusätzlich dazu bei, digitale Lösungen effizient zu skalieren.
Die Kombination aus langfristigen, operativen und kulturellen KPIs schafft ein umfassendes Bewertungssystem. Organisationen, die diese Kennzahlen systematisch nutzen, sind besser in der Lage, ihre digitalen Transformationsziele zu erreichen und Innovationen erfolgreich umzusetzen.
sbb-itb-49a712f
Schritt-für-Schritt-Anleitung zur Implementierung von Innovations-KPIs
Die Einführung von KPIs zur Bewertung des Innovationserfolgs erfordert einen klar strukturierten Ansatz, der in drei Phasen unterteilt ist. Der erste Schritt besteht darin, die Innovationsziele präzise zu definieren.
Schritt 1: Klare Innovationsziele definieren
Präzise und messbare Ziele sind das Fundament jeder KPI-Strategie. Organisationen sollten sich fragen: „Was genau wollen wir mit unseren Innovationen erreichen?“
Die Zielsetzung sollte verschiedene Aspekte der Patientenversorgung berücksichtigen. Möchten Sie vor allem die Behandlungsqualität verbessern, Wartezeiten verkürzen oder Kosten senken? Jede Priorität erfordert spezifische KPIs und Messmethoden.
Hierbei hilft die SMART-Methodik, die sicherstellt, dass Ziele spezifisch, messbar, erreichbar, relevant und zeitlich definiert sind. Ein Ziel wie „Wir wollen die Patientenzufriedenheit verbessern“ wird durch eine präzisere Formulierung effektiver: „Wir möchten die Patientenzufriedenheit in der Notaufnahme bis Ende 2026 um 15 % steigern, indem wir ein digitales Wartezeit-Management-System einführen.“
Die Einbindung relevanter Stakeholder ist ebenfalls entscheidend. Ärzte, Pflegekräfte, IT-Teams und das Management sollten gemeinsam festlegen, welche Verbesserungen durch Innovationen angestrebt werden.
Schritt 2: Relevante KPIs auswählen und ausrichten
Die Auswahl der KPIs sollte direkt aus den definierten Zielen abgeleitet werden. Um eine Überfrachtung zu vermeiden, sollten pro Ziel maximal drei bis fünf Kernkennzahlen festgelegt werden.
Ein gut abgestimmtes KPI-Set deckt mehrere Ebenen ab. Wenn das Ziel beispielsweise die Erhöhung der Patientensicherheit ist, könnten folgende KPIs kombiniert werden:
- Input-KPI: Investitionen in Sicherheitstechnologie.
- Prozess-KPI: Anzahl durchgeführter Sicherheitschecks.
- Output-KPI: Rückgang von Behandlungsfehlern.
Nutzen Sie vorhandene Datenquellen und orientieren Sie sich an Benchmark-Werten. Externe Vergleichsdaten, etwa aus ähnlichen Einrichtungen oder Branchenstudien, helfen dabei, realistische Zielvorgaben zu setzen.
Schritt 3: Überwachen, analysieren und anpassen
Nach der Festlegung der KPIs ist eine regelmäßige Überwachung und Anpassung entscheidend.
Die kontinuierliche Datenerfassung bildet die Basis für aussagekräftige Analysen. Operative Kennzahlen wie Systemverfügbarkeit sollten täglich oder wöchentlich erfasst werden, während strategische KPIs, etwa die Patientenzufriedenheit, monatlich oder quartalsweise gemessen werden.
Moderne BI-Tools erleichtern die Visualisierung der Daten und machen sie für alle Beteiligten verständlich. Die Interpretation der Daten erfordert jedoch sowohl medizinisches als auch technisches Fachwissen, um Veränderungen im richtigen Kontext zu bewerten.
Da Innovationsprojekte dynamisch sind, ist eine regelmäßige Anpassung der KPIs unverzichtbar. Ein quartalsweiser Überprüfungsprozess stellt sicher, dass die Kennzahlen aktuell und relevant bleiben.
Der wichtigste Schritt ist die Ableitung von Maßnahmen. Für jeden KPI sollten Schwellenwerte definiert werden, die bei Überschreitung oder Unterschreitung konkrete Aktionen auslösen. Fällt beispielsweise die Akzeptanz einer neuen Software unter 60 %, könnten zusätzliche Schulungen oder technische Optimierungen eingeleitet werden.
Expertenwissen für kontinuierliche Verbesserung nutzen
Sobald KPIs strukturiert implementiert sind, wird der Blick auf externes Expertenwissen entscheidend, um langfristige Verbesserungen zu erzielen. Die Einführung von Innovations-KPIs gelingt oft besser mit Unterstützung durch Fachleute, die Fallstricke vermeiden und bewährte Ansätze einbringen können. Dies schafft die Grundlage für ein tieferes Verständnis, wie Experten die KPI-Implementierung voranbringen.
Wie Expertenberatung die KPI-Implementierung unterstützt
Die Zusammenarbeit mit Spezialisten für digitale Gesundheit und Innovation bietet zahlreiche Vorteile. Externe Berater bringen umfangreiche Erfahrungen aus verschiedenen Projekten mit und können branchenspezifische Benchmarks sowie erprobte Methoden einführen.
Mit ihrem unvoreingenommenen Blick erkennen Experten, welche KPIs tatsächlich relevant sind. Interne Teams stehen oft zu nah an Prozessen, um Schwachstellen klar zu identifizieren.
Dr. Sven Jungmann, ein Experte für digitale Gesundheit und Innovationsmanagement, bietet individuell zugeschnittene Keynotes und Beratungsleistungen. Besonders wertvoll ist seine Erfahrung im Einsatz von KI im Gesundheitswesen und bei Innovationsprojekten.
Darüber hinaus bringen externe Berater fundiertes Wissen über regulatorische Anforderungen mit und stellen sicher, dass KPI-Systeme von Anfang an regelkonform gestaltet sind.
Ein weiterer Vorteil: Experten helfen dabei, realistische Zeitpläne zu entwickeln. Interne Teams setzen oft zu ambitionierte Ziele unter Zeitdruck. Fachleute hingegen können aufgrund ihrer Erfahrung besser einschätzen, welche Fortschritte in einem bestimmten Zeitraum erreichbar sind.
Aufbau einer kontinuierlichen Innovationskultur
Neben der Beratung durch Experten spielt der Aufbau einer innovationsfördernden Unternehmenskultur eine zentrale Rolle. Die Einführung von KPIs allein reicht nicht aus – eine nachhaltige Innovationskultur erfordert einen strukturierten Ansatz mit regelmäßigen Überprüfungen und Anpassungen der Messsysteme.
Regelmäßige Schulungen und Evaluationszyklen stärken das Verständnis und fördern die Akzeptanz bei den Mitarbeitenden. Es ist wichtig, dass alle Beteiligten verstehen, wie KPIs gemessen werden und welchen Beitrag sie zur Verbesserung der Patientenversorgung leisten.
Ein abteilungsübergreifender Austausch schafft Synergien. Wenn beispielsweise die IT-Abteilung Daten zur Systemleistung bereitstellt und diese mit den Erkenntnissen der medizinischen Teams über Arbeitsabläufe kombiniert werden, entstehen wertvolle Einblicke für zukünftige Innovationsprojekte.
Die Dokumentation von Lessons Learned aus jedem Projekt ist ein weiterer wichtiger Baustein. Diese Erkenntnisse helfen nicht nur bei der Weiterentwicklung von KPI-Frameworks, sondern tragen auch dazu bei, bewährte Praktiken zu standardisieren.
Eine innovationsfreundliche Kultur erfordert zudem die Förderung von Experimentierfreude. Mitarbeitende sollten ermutigt werden, neue Ansätze auszuprobieren und aus Fehlern zu lernen. KPIs sollten deshalb nicht nur Erfolge messen, sondern auch Lernprozesse sichtbar machen.
Fazit: Innovationserfolg durch KPIs vorantreiben
Wichtige Erkenntnisse aus der KPI-Implementierung
Um Innovationen im Gesundheitswesen effektiv zu messen, sind gezielt ausgewählte KPIs nötig, die sich direkt an den Unternehmenszielen orientieren. Eine Kombination aus Input-, Prozess- und Output-KPIs schafft die Grundlage für fundierte, datenbasierte Entscheidungen.
Langfristige und operative KPIs ergänzen sich dabei ideal, da sie sowohl strategische Zielsetzungen als auch den täglichen Betrieb berücksichtigen. Dabei ist es wichtig, die besonderen Anforderungen des deutschen Gesundheitssystems zu berücksichtigen und entsprechende KPIs anzupassen.
Ein oft unterschätzter, aber entscheidender Faktor sind sogenannte Kultur-KPIs. Sie messen Aspekte wie die Offenheit der Mitarbeitenden für Innovationen, die Akzeptanz neuer Technologien und die Qualität der abteilungsübergreifenden Zusammenarbeit. Diese Faktoren beeinflussen maßgeblich, ob Innovationsprojekte langfristig erfolgreich sind.
Der nächste Schritt liegt klar auf der Hand: Es gilt, ein robustes und durchdachtes KPI-System aktiv aufzubauen.
Der Weg nach vorn
Gesundheitsorganisationen sollten nicht warten, bis der Druck durch den digitalen Wandel zu groß wird – der Aufbau eines KPI-Systems muss frühzeitig beginnen. Ohne klare Messsysteme riskieren Organisationen, in der Dynamik des digitalen Fortschritts den Anschluss zu verlieren.
Eine schrittweise Herangehensweise hat sich dabei als effektiv erwiesen. Der Prozess beginnt mit klar definierten Innovationszielen, gefolgt von der Auswahl passender KPIs und einer kontinuierlichen Überwachung und Anpassung. Jeder Schritt baut auf dem vorherigen auf und sorgt für langfristigen Mehrwert.
Externe Expertise kann diesen Prozess erheblich beschleunigen. Fachleute für digitale Gesundheit und Innovationsmanagement bringen erprobte Methoden und branchenspezifische Benchmarks ein, die interne Teams oft nicht allein entwickeln können. Experten wie Dr. Sven Jungmann (https://svenjungmann.de) verbinden technologische und strategische Ansätze, um den Innovationsprozess effizienter zu gestalten und Lernkurven zu verkürzen.
Die Zukunft gehört den Organisationen, die Innovation als steuerbaren und messbaren Prozess begreifen. KPIs sind dabei weit mehr als reine Kontrollwerkzeuge – sie fördern eine innovationsfreundliche Unternehmenskultur und schaffen die Grundlage für nachhaltigen Erfolg. Wer heute mit dem Aufbau eines systematischen Messsystems beginnt, ist bestens vorbereitet auf die digitalen Herausforderungen von morgen.
FAQs
Wie können Gesundheitsorganisationen sicherstellen, dass ihre KPIs sowohl gesetzliche Anforderungen erfüllen als auch patientenzentriert sind?
Um sicherzustellen, dass KPIs sowohl die gesetzlichen Anforderungen als auch die Bedürfnisse der Patienten berücksichtigen, ist es entscheidend, klare und messbare Indikatoren festzulegen. Dabei sollten die KPIs folgende Aspekte abdecken:
- Regulatorische Vorgaben: Dazu gehören Themen wie Datenschutz, Qualitätssicherung und die Einhaltung gesetzlicher Regelungen.
- Patientenbezogene Ziele: Hierzu zählen die Behandlungsqualität, die Zufriedenheit der Patienten und die Zugänglichkeit von Leistungen.
Eine regelmäßige Überprüfung und Anpassung dieser KPIs hilft dabei, auf Veränderungen im rechtlichen Umfeld und in den Erwartungen der Patienten zu reagieren. So können Organisationen fundierte Entscheidungen treffen, die Effizienz steigern und gleichzeitig die Zufriedenheit der Patienten wahren.
Wie kann ein KPI-System in Gesundheitseinrichtungen eingeführt werden, um Innovationen nachhaltig zu fördern?
Um ein KPI-System effektiv einzuführen und gleichzeitig eine Kultur der Innovation in Gesundheitseinrichtungen zu fördern, gibt es einige wichtige Schritte, die berücksichtigt werden sollten:
- Messbare Ziele definieren: Setzen Sie klare, realistische Ziele, die mit der Vision und den strategischen Prioritäten Ihrer Organisation übereinstimmen. Nur so können Fortschritte sinnvoll bewertet werden.
- Passende KPIs auswählen: Entscheiden Sie sich für Kennzahlen, die wirklich relevant sind – etwa solche, die Patientenzufriedenheit, betriebliche Effizienz oder technologische Entwicklungen abbilden.
- Transparente Kommunikation: Teilen Sie die Ergebnisse der KPIs offen und in verständlicher Form mit Ihrem Team. Das stärkt nicht nur das Engagement, sondern fördert auch die Zusammenarbeit.
- Regelmäßige Auswertung: Überprüfen Sie die KPIs in festgelegten Abständen, um Trends zu erkennen und bei Bedarf Anpassungen vorzunehmen.
Ein durchdachtes KPI-System macht nicht nur den Erfolg von Innovationen messbar, sondern trägt auch dazu bei, die Wettbewerbsfähigkeit und Weiterentwicklung Ihrer Einrichtung langfristig zu sichern.
Wie können externe Experten wie Dr. Sven Jungmann Unternehmen im Gesundheitswesen dabei unterstützen, KPIs für Innovationserfolg effizient einzuführen und zu nutzen?
Externe Fachleute wie Dr. Sven Jungmann spielen eine entscheidende Rolle, wenn es darum geht, Unternehmen im Gesundheitswesen bei der Definition und Umsetzung von KPIs zu unterstützen. Mit fundiertem Wissen in Bereichen wie digitale Gesundheit, Innovationsmanagement und der Integration von KI im Gesundheitssektor helfen sie Organisationen, den Erfolg von Innovationen messbar zu machen und die digitale Transformation gezielt voranzutreiben.
Durch praxisorientierte Ansätze und maßgeschneiderte Strategien stellen solche Experten sicher, dass KPIs nicht nur auf dem Papier funktionieren, sondern auch in der Realität umsetzbar sind. Ihr Ziel: messbare Fortschritte erzielen und nachhaltige Entwicklungen im Gesundheitswesen ermöglichen.
Verwandte Blogbeiträge
- Wie KI Gesundheitsorganisationen transformiert
- KPIs für digitale Gesundheit: Expertenmeinungen
- 5 Wege, wie KI Ärzte zu Führungskräften macht
- Wie Führungskräfte digitale Disruption meistern
Echtzeit-KI-Warnungen: So verbessern sie die Pflege
Echtzeit-KI-Warnsysteme verändern die Gesundheitsversorgung grundlegend. Sie analysieren kontinuierlich Patientendaten aus Sensoren, IoT-Geräten und elektronischen Akten. Das Ziel: Frühzeitige Erkennung von Risiken wie Herzinfarkten, Schlaganfällen oder Sepsis, um rechtzeitig Maßnahmen einzuleiten. Besonders bei chronischen Krankheiten wie Diabetes oder Herzinsuffizienz helfen diese Systeme, kritische Zustände zu verhindern und die Behandlung zu personalisieren. Gleichzeitig entlasten sie das medizinische Personal durch automatisierte Überwachung und Medikamentenmanagement.
Wichtige Vorteile:
- Frühwarnung bei kritischen Gesundheitsveränderungen
- Verbesserte Betreuung chronisch Kranker
- Optimierung der Medikamenteneinnahme
- Entlastung des medizinischen Personals
Herausforderungen:
- Datenschutz und IT-Sicherheit
- Integration in bestehende Systeme
- Hohe Implementierungskosten
Die Zukunft liegt in personalisierten Warnsystemen, die auf individuelle Gesundheitsdaten abgestimmt sind, und einer stärkeren Vernetzung im Gesundheitssystem. Trotz der Herausforderungen bietet diese Technologie enormes Potenzial, um die Patientenversorgung effizienter und sicherer zu gestalten.
KI im Alltag - hilfreich oder gefährlich? | Marktcheck SWR
Hauptanwendungen von Echtzeit-KI-Warnungen in der Patientenversorgung
Echtzeit-KI-Warnsysteme revolutionieren die Patientenbetreuung, indem sie kritische Veränderungen in Vitalparametern frühzeitig erkennen. Was einst als experimentelle Technologie galt, hat sich zu einer verlässlichen Unterstützung für Patienten und medizinisches Personal entwickelt. Hier sind einige zentrale Anwendungsfelder.
Management chronischer Krankheiten verbessern
Chronische Erkrankungen wie Diabetes, Herzinsuffizienz und Bluthochdruck profitieren enorm von KI-gestützter Überwachung. Diese Systeme analysieren kontinuierlich Daten und generieren personalisierte Warnungen, die auf individuellen Faktoren wie Ernährungsgewohnheiten, Bewegungsmustern und Medikamenteneinnahme basieren.
Ein Beispiel: Bei Diabetespatienten messen Sensoren permanent die Blutzuckerwerte. KI erkennt dabei Muster, die auf eine drohende Hypoglykämie oder gefährliche Blutzuckerspitzen hinweisen.
Die Systeme berücksichtigen auch externe Faktoren wie Wetter oder Stress, die sich auf den Gesundheitszustand auswirken können. So lassen sich präventive Maßnahmen vorschlagen, bevor es zu gesundheitlichen Verschlechterungen kommt. Ärzte können dadurch schneller handeln und die Versorgung gezielt anpassen.
Akute medizinische Notfälle verhindern
Eine der größten Stärken von Echtzeit-KI liegt in der Vorhersage und Vermeidung medizinischer Notfälle. Durch die Analyse komplexer Datenkombinationen können Risiken oft Stunden vor einem akuten Ereignis erkannt werden.
Herzinfarktprävention ist ein gutes Beispiel: KI-Systeme überwachen nicht nur die Herzfrequenz, sondern auch Parameter wie Herzrhythmusvariabilität, Blutdruck und Sauerstoffsättigung. Ähnlich funktioniert die Schlaganfallprävention, bei der Veränderungen in Sprache, Bewegungskoordination und kognitiven Fähigkeiten durch Wearables oder Apps erfasst werden.
Ein weiterer wichtiger Bereich ist die Sepsis-Früherkennung. Hier analysieren KI-Systeme Laborwerte und Vitalzeichen, um Anzeichen einer Blutvergiftung zu erkennen – oft bevor Symptome für Ärzte sichtbar sind. So können lebensrettende Maßnahmen rechtzeitig eingeleitet werden.
Unterstützung bei der Medikamenteneinnahme
Die korrekte Einnahme von Medikamenten ist eine Herausforderung, besonders in der ambulanten Behandlung. KI-gestützte Compliance-Systeme bieten hier intelligente Unterstützung, die weit über einfache Erinnerungen hinausgeht.
Diese Technologien passen sich an die individuellen Gewohnheiten der Patienten an. Sie erkennen beispielsweise, zu welchen Zeiten Medikamente häufig vergessen werden, und optimieren Erinnerungsstrategien entsprechend.
Fortgeschrittene Systeme überwachen sogar physiologische Reaktionen, um sicherzustellen, dass Medikamente wie vorgesehen wirken. Bleiben erwartete Effekte aus, können sie darauf hinweisen, dass eine Einnahme möglicherweise vergessen wurde.
Durch die Integration mit Smart-Home-Technologien wird die Medikamenteneinnahme nahtlos in den Alltag eingebunden. Intelligente Pillendosierer registrieren beispielsweise automatisch, wann Medikamente entnommen werden, und verknüpfen diese Daten mit anderen Gesundheitsinformationen.
Zusätzlich überwachen diese Systeme mögliche Nebenwirkungen und Wechselwirkungen in Echtzeit. KI-Algorithmen prüfen kontinuierlich, ob Medikamentenkombinationen den Gesundheitszustand beeinträchtigen könnten, und schlagen bei Bedarf Anpassungen vor. Das gibt Ärzten wertvolle Einblicke und hilft, die Behandlung sicherer und effektiver zu gestalten.
Technologie hinter Echtzeit-KI-Warnungen
Echtzeit-KI-Warnsysteme arbeiten unermüdlich daran, Patientendaten in Echtzeit zu erfassen und auszuwerten. Diese Systeme kombinieren verschiedene moderne Technologien, um mögliche Gesundheitsrisiken frühzeitig zu erkennen und darauf zu reagieren.
Verbindung mit IoT-Geräten und Wearables
IoT-Geräte und Wearables spielen eine zentrale Rolle bei der kontinuierlichen Überwachung von Vitalparametern. Sie sammeln fortlaufend Daten wie Herzfrequenz, Blutdruck oder Aktivitätslevel und erstellen daraus detaillierte Gesundheitsprofile. Die Übertragung dieser Daten erfolgt über bewährte Kommunikationsmethoden wie Bluetooth, WLAN oder Mobilfunknetze, was eine schnelle und zuverlässige Datenübermittlung ermöglicht.
Ein weiterer Vorteil: Diese Geräte sind so konzipiert, dass sie energieeffizient arbeiten, was sie ideal für den langfristigen Einsatz macht – besonders bei der Betreuung von Menschen mit chronischen Erkrankungen. Die kontinuierlich gesammelten Daten liefern eine solide Grundlage für fortschrittliche Analysen.
Einsatz von Machine Learning und Predictive Analytics
Mit Hilfe von Machine-Learning-Algorithmen und Predictive Analytics werden die gesammelten Daten – sowohl historische als auch aktuelle – systematisch analysiert. Diese Technologien erkennen Muster und können Vorhersagen über mögliche Gesundheitsereignisse treffen [2][3][4][5]. So lassen sich potenzielle Risiken frühzeitig identifizieren und entsprechende Maßnahmen einleiten.
Herausforderungen bei der Implementierung von KI-Warnungen im Gesundheitswesen
Die Einführung von Echtzeit-KI-Warnsystemen in Gesundheitseinrichtungen ist kein einfacher Prozess. Sie bringt eine Reihe von Herausforderungen mit sich, die sorgfältige Planung und durchdachte Strategien erfordern.
Datenschutz und Sicherheitsprobleme
Echtzeit-KI-Warnsysteme verarbeiten enorme Mengen sensibler Gesundheitsdaten, was sie zu einem zentralen Punkt für Datenschutzfragen macht. Die strengen Anforderungen der DSGVO sind dabei ein entscheidender Faktor [1]. Hinzu kommt, dass rechtliche Verantwortlichkeiten und Haftungsfragen bei automatisierten KI-Entscheidungen oft unklar bleiben. Dies führt dazu, dass deutsche Gesundheitseinrichtungen in rechtlichen Grauzonen agieren [1].
Cyberangriffe auf Gesundheitseinrichtungen nehmen zu, was den Bedarf an umfassenden Sicherheitsmaßnahmen weiter erhöht [6]. Ein weiteres Problem: Die Übertragung von Patientendaten in Länder außerhalb der EU, die nicht das erforderliche Datenschutzniveau gemäß DSGVO Art. 49 bieten, führt zu zusätzlichen Bedenken [1][6]. Neben dem Datenschutz bleibt auch die Integration solcher Systeme in bestehende Arbeitsabläufe und IT-Strukturen eine schwierige Aufgabe.
Schwierigkeiten bei der Systemintegration
Die technische Einbindung von Echtzeit-KI-Warnsystemen in bestehende Infrastrukturen ist komplex. Ein entscheidender Punkt ist die Transparenz der KI-Entscheidungen. Gesundheitsfachkräfte müssen die generierten Warnungen nachvollziehen und bewerten können, um fundierte Entscheidungen zu treffen [1].
Kosten und Finanzplanung
Neben den technischen und rechtlichen Aspekten spielen auch finanzielle Überlegungen eine große Rolle. Die Implementierung solcher Systeme erfordert nicht nur erhebliche Investitionen, sondern auch eine langfristige Planung, um sicherzustellen, dass ethische Grundsätze eingehalten werden. Der Schutz der Patientenwürde und die Sicherstellung menschlicher Kontrolle über KI-Entscheidungen sind dabei unverzichtbare Elemente einer verantwortungsvollen Nutzung [1].
sbb-itb-49a712f
Zukunftschancen für KI-Warnungen im Gesundheitswesen
Trotz der bekannten Herausforderungen bieten Echtzeit-KI-Warnsysteme spannende Möglichkeiten, um die Patientenversorgung zu verbessern. Hier werfen wir einen Blick darauf, wie diese Technologien die Medizin individueller gestalten und gleichzeitig eine stärkere Vernetzung im Gesundheitssystem ermöglichen könnten.
Personalisierte Medizin durch KI
Die nächste Generation von KI-Warnsystemen könnte Behandlungen stärker auf einzelne Patienten zuschneiden. Statt allgemeiner Warnmeldungen könnten solche Systeme kontinuierlich persönliche Gesundheitsdaten, genetische Informationen und Lebensstilfaktoren auswerten, um individuelle Empfehlungen zu liefern. So könnte ein Herzpatient nicht nur bei kritischen Werten gewarnt werden, sondern auch spezifische Hinweise erhalten, die auf seiner Krankengeschichte und aktuellen Medikamenten basieren.
Noch einen Schritt weiter geht die Integration von Genomdaten. KI könnte genetische Veranlagungen für bestimmte Krankheiten frühzeitig erkennen und präventive Maßnahmen vorschlagen – bevor überhaupt Symptome auftreten. Das könnte den Übergang von reaktiver zu vorausschauender Medizin beschleunigen.
Auch die Entwicklung von Systemen, die die Wirkung von Medikamenten individuell vorhersagen, ist im Gange. Durch die Analyse genetischer Marker, Stoffwechselprofile und früherer Therapien könnten Behandlungen genauer angepasst und Nebenwirkungen reduziert werden.
Systemweite Anwendung von KI im Gesundheitswesen
Neben den Vorteilen für einzelne Patienten könnten KI-Warnsysteme auch das gesamte Gesundheitssystem effizienter machen. Auf Bevölkerungsebene eingesetzt, könnten solche Systeme epidemiologische Trends in Echtzeit erkennen und Behörden frühzeitig über mögliche Krankheitsausbrüche informieren.
In unterversorgten Regionen könnten mobile KI-Warnlösungen besonders wertvoll sein. Sie könnten medizinische Fachkräfte in abgelegenen Gebieten mit Spezialisten in städtischen Zentren vernetzen, sodass auch komplexere Diagnosen unterstützt werden können.
Ein weiterer Schlüssel liegt in der Interoperabilität der Systeme. Künftige KI-Lösungen könnten einen sicheren Datenaustausch zwischen Hausärzten, Krankenhäusern, Apotheken und Reha-Zentren ermöglichen und so eine durchgängige Versorgungskette schaffen.
Auch auf Gemeinschaftsebene könnten KI-Systeme einen Unterschied machen. Durch die Analyse anonymisierter Gesundheitsdaten ganzer Stadtteile oder Regionen könnten lokale Trends erkannt und gezielte Präventionsmaßnahmen eingeleitet werden.
Ein umfassender Ansatz, der soziale Faktoren wie Einkommen, Bildung und Wohnsituation berücksichtigt, könnte zudem dabei helfen, datenbasierte Strategien für die Gesundheitsförderung zu entwickeln. Solche Ansätze könnten nicht nur die medizinische Versorgung verbessern, sondern auch langfristig die Lebensqualität steigern.
Fazit und nächste Schritte
Wichtigste Erkenntnisse
Echtzeit-KI-Warnsysteme haben das Potenzial, die Gesundheitsversorgung spürbar zu verbessern. Sie können chronische Krankheiten gezielt überwachen, frühzeitig auf medizinische Notfälle hinweisen und dabei helfen, die Medikamenteneinnahme zu optimieren.
Durch den Einsatz von Machine Learning und prädiktiver Analytik lassen sich individuelle Gesundheitsmuster analysieren, was personalisierte Warnungen ermöglicht. Das Ergebnis? Bessere Behandlungsergebnisse und Kostensenkungen im Gesundheitswesen, da teure Notfallmaßnahmen oft vermieden werden können.
Auf systemweiter Ebene unterstützen diese Technologien die Erkennung von epidemiologischen Trends und fördern die Versorgung in unterversorgten Regionen. Die Zusammenarbeit verschiedener Akteure im Gesundheitswesen wird durch interoperable KI-Systeme gestärkt, wodurch eine nahtlose Versorgungskette entsteht. Diese Erkenntnisse bilden eine solide Grundlage für die Entwicklung konkreter Umsetzungsstrategien.
Umsetzungsschritte für Gesundheitsorganisationen
Gesundheitsorganisationen können diese Erkenntnisse nutzen, um KI-Warnsysteme erfolgreich einzuführen. Ein strategisches Vorgehen ist dabei unerlässlich. Datenschutz und Sicherheit sollten von Anfang an berücksichtigt werden, da sensible Gesundheitsdaten verarbeitet werden. Der erste Schritt ist eine gründliche Analyse der bestehenden IT-Infrastruktur.
Ein schrittweises Vorgehen ist ratsam. Statt direkt alle Bereiche zu digitalisieren, könnte ein Pilotprojekt sinnvoll sein – beispielsweise die Überwachung einer spezifischen Patientengruppe oder der Einsatz in einer bestimmten Abteilung.
Schulung und Betreuung des Personals sind ebenfalls entscheidend. Ärztinnen, Ärzte und Pflegekräfte müssen in der Lage sein, KI-Warnungen richtig zu interpretieren und zu wissen, wann menschliches Eingreifen erforderlich ist. Regelmäßige Fortbildungen und klare Arbeitsabläufe erleichtern die Integration der Technologie in den Alltag.
Auch die Budgetplanung spielt eine wichtige Rolle. Neben den Anschaffungs- und Wartungskosten sollten Organisationen langfristige Einsparungen durch effizientere Abläufe und vermiedene Notfälle berücksichtigen.
Die Wahl des passenden Technologiepartners ist ein weiterer Schlüssel zum Erfolg. Anbieter mit technischer Expertise und Erfahrung im Gesundheitswesen sind hier besonders wertvoll. Eine enge Zusammenarbeit während der Implementierungsphase stellt sicher, dass das System optimal auf die spezifischen Anforderungen der Organisation abgestimmt wird.
Über Dr. Sven Jungmann
Dr. Sven Jungmann ist ein Spezialist für künstliche Intelligenz und die digitale Transformation im Gesundheitswesen. Mit seinen Vorträgen und Beratungsangeboten bietet er praxisnahe Einblicke in die Möglichkeiten und Herausforderungen, die der digitale Wandel mit sich bringt. Dabei unterstützt er Organisationen dabei, moderne Technologien gezielt und effektiv einzusetzen. Seine Expertise ergänzt die im Artikel beschriebenen Entwicklungen rund um den Einsatz von KI im Gesundheitswesen. Mehr über seine Arbeit und seinen Ansatz erfahren Sie auf seiner Website: svenjungmann.de.
FAQs
Wie können Echtzeit-KI-Warnsysteme sicher in Gesundheitssysteme integriert werden, ohne den Datenschutz zu gefährden?
Echtzeit-KI-Warnsysteme lassen sich sicher in bestehende Gesundheitssysteme integrieren, wenn klare rechtliche Rahmenbedingungen geschaffen und strikte Datenschutzrichtlinien eingehalten werden. Dabei spielen Technologien, die Datenanonymisierung und Datensicherheit garantieren, eine zentrale Rolle.
Um eine breite Akzeptanz zu erreichen, ist es wichtig, das medizinische Fachpersonal entsprechend zu schulen und die Systeme so zu gestalten, dass sie einfach und intuitiv bedienbar sind. Der Schutz der Privatsphäre sowie die Berücksichtigung ethischer Prinzipien sind unerlässlich, um das Vertrauen von Patienten und der Öffentlichkeit zu stärken.
Wie verbessern Echtzeit-KI-Warnungen die Betreuung von Patienten mit chronischen Krankheiten im Vergleich zu herkömmlichen Überwachungsmethoden?
Echtzeit-KI-Warnungen bringen für Patienten mit chronischen Erkrankungen erhebliche Vorteile im Vergleich zu herkömmlichen Überwachungsmethoden. Sie können selbst kleinste Veränderungen im Gesundheitszustand frühzeitig erkennen und so auf mögliche Risiken hinweisen. Das ermöglicht eine schnelle medizinische Reaktion, bevor sich Probleme verschlimmern.
Ein weiterer Pluspunkt: Die Warnungen sind individuell auf die Gesundheitsdaten und Bedürfnisse jedes Patienten abgestimmt. Dadurch wird eine personalisierte Betreuung möglich, die weit über standardisierte Ansätze hinausgeht. Zwischen den regulären Arztbesuchen übernehmen KI-Systeme die Überwachung von Symptomen und können auf wichtige Anpassungen hinweisen – etwa bei der Dosierung von Medikamenten. Das sorgt nicht nur für eine bessere Krankheitskontrolle, sondern verringert auch ungeplante Krankenhausaufenthalte und verbessert langfristig die Lebensqualität der Betroffenen.
Welche Hürden müssen überwunden werden, um Echtzeit-KI-Warnsysteme im deutschen Gesundheitswesen wirtschaftlich umzusetzen?
Die Einführung von Echtzeit-KI-Warnsystemen im deutschen Gesundheitswesen bringt einige Herausforderungen mit sich. Ein wesentlicher Faktor ist der Rückstand bei der Digitalisierung des Gesundheitssektors. Ohne eine stabile und gut entwickelte digitale Infrastruktur wird es schwierig, solche Technologien effektiv einzusetzen.
Ein weiterer wichtiger Punkt sind die ethischen Überlegungen. Hier stehen der Schutz der Patienteninteressen und die Transparenz der zugrunde liegenden Algorithmen im Fokus. Damit diese Systeme erfolgreich und effizient integriert werden können, müssen Nutzen und Risiken sorgfältig abgewogen und durch klare gesetzliche Rahmenbedingungen geregelt werden.
Verwandte Blogbeiträge
- KI im Gesundheitswesen: 7 praktische Anwendungen
- KI in Wearables: Anomalien erkennen
- KI-gestützte Innovation: Beispiele aus dem Gesundheitswesen
- Die Rolle von KI in der Personalisierung digitaler Gesundheitsplattformen
DSGVO vs. HIPAA: Unterschiede bei Telemedizin
DSGVO und HIPAA regeln den Schutz von Patientendaten unterschiedlich. Die DSGVO schützt alle personenbezogenen Daten von EU-Bürgern, während HIPAA sich auf Gesundheitsdaten (PHI) in den USA konzentriert. Beide Vorschriften setzen hohe Sicherheitsstandards, unterscheiden sich jedoch in ihrem Anwendungsbereich, den Begrifflichkeiten und den Strafen bei Verstößen.
Die wichtigsten Punkte im Überblick:
- Datenabdeckung: DSGVO umfasst alle personenbezogenen Daten, HIPAA nur Gesundheitsinformationen (PHI).
- Geografische Reichweite: DSGVO gilt weltweit für EU-Daten, HIPAA für US-Gesundheitsdaten.
- Strafen: DSGVO: bis zu 20 Mio. € oder 4 % des Jahresumsatzes. HIPAA: bis zu 1,5 Mio. US-$ pro Kategorie/Jahr.
- Patientenrechte: DSGVO bietet umfassendere Rechte wie Datenübertragbarkeit und Löschung.
- Compliance-Anforderungen: DSGVO verlangt Datenschutz-Folgenabschätzungen, HIPAA regelmäßige Risikobewertungen.
Quick Comparison:
| Aspekt | DSGVO | HIPAA |
|---|---|---|
| Datenabdeckung | Alle personenbezogenen Daten | Geschützte Gesundheitsinformationen (PHI) |
| Geografische Geltung | Weltweit für EU-Daten | USA, bei Zusammenarbeit mit US-Einrichtungen |
| Patientenrechte | Umfassender, inkl. Datenübertragbarkeit | Begrenzter, Fokus auf Gesundheitsdaten |
| Maximale Strafe | Bis zu 20 Mio. € oder 4 % Umsatz | Bis zu 1,5 Mio. US-$ pro Kategorie/Jahr |
| Sicherheitsmaßnahmen | Privacy by Design | Fokus auf elektronische Gesundheitsdaten (ePHI) |
Unternehmen in der Telemedizin müssen beide Regelwerke beachten, wenn sie sowohl EU- als auch US-Patienten betreuen. Das erfordert getrennte Datenverarbeitungsprozesse und angepasste Sicherheitsmaßnahmen.
Anwendungsbereich und Geltung in der Telemedizin
Datenarten und Abdeckung
HIPAA schützt ausschließlich Protected Health Information (PHI) – also identifizierbare Gesundheitsdaten, die persönliche Identifikatoren wie Name, Geburtsdatum oder Sozialversicherungsnummer enthalten [1] [3]. Im Gegensatz dazu deckt die DSGVO alle personenbezogenen Daten ab, die sich auf eine identifizierbare natürliche Person beziehen. Gesundheitsdaten fallen hier unter „besondere Kategorien“ und genießen einen höheren Schutz [1].
Für Anbieter in der Telemedizin ergeben sich daraus wesentliche Unterschiede: Während HIPAA sich strikt auf Gesundheitsinformationen beschränkt [1], umfasst die DSGVO zusätzlich Daten wie Namen, Adressen, Bankverbindungen oder biometrische Merkmale [1]. Beide Regelwerke verlangen jedoch, dass medizinische Daten wie Patientenakten, Verschreibungen oder Informationen aus Videoanrufen besonders gesichert werden [2].
Auch die Terminologie der beiden Regelwerke unterscheidet sich deutlich. HIPAA verwendet Begriffe wie „Individuen“ für Dateneigentümer und „Nutzung und Offenlegung“ für den Umgang mit PHI [1]. Die DSGVO spricht hingegen von „betroffenen Personen“ und nutzt den breiteren Begriff „Verarbeitung“, der alle Arten von Datenaktionen abdeckt [1].
Diese Unterschiede beeinflussen nicht nur die Definitionen, sondern auch die geografische Reichweite der Regelungen.
Geografische Reichweite der Regelungen
HIPAA gilt in erster Linie für Covered Entities und deren Business Associates mit Sitz in den USA [4]. Für internationale Unternehmen wird HIPAA dann relevant, wenn sie US-Patienten behandeln oder mit US-Gesundheitseinrichtungen kooperieren [4].
Die DSGVO hat eine weiterreichende Anwendung: Sie gilt weltweit für Unternehmen, die personenbezogene Daten von EU-Bürgern verarbeiten – unabhängig davon, wo das Unternehmen ansässig ist [2].
Diese unterschiedlichen Geltungsbereiche können für Telemedizin-Anbieter zu Herausforderungen führen. Unternehmen, die sowohl US-amerikanische als auch europäische Patienten betreuen, müssen gleichzeitig die Anforderungen von HIPAA und DSGVO erfüllen. Das bedeutet oft, dass separate Datenschutzrichtlinien, unterschiedliche Einwilligungsverfahren und angepasste technische Sicherheitsmaßnahmen für die verschiedenen Patientengruppen erforderlich sind.
Die HIPAA Privacy Rule findet gleichermaßen Anwendung auf persönliche und digitale Gesundheitsdienstleistungen, einschließlich Telemedizin. Bestehende Regeln gelten automatisch auch für Telehealth-Aktivitäten [3]. Zusätzlich konzentriert sich die Security Rule speziell auf elektronische Gesundheitsdaten (ePHI), was sie besonders relevant für digitale Telemedizin-Plattformen macht [1].
Kernpflichten für die Compliance in der Telemedizin
Sicherheitsanforderungen
Die Sicherheitsanforderungen im Bereich der Telemedizin unterscheiden sich deutlich zwischen HIPAA und der DSGVO. Während HIPAA speziell den Schutz von PHI (Protected Health Information) regelt, umfasst die DSGVO sämtliche personenbezogenen Daten von EU-Bürgern, einschließlich Gesundheitsdaten, die als besonders sensibel gelten [5][6]. Ein zentraler Aspekt der DSGVO ist das Prinzip „Privacy by Design“, das verlangt, Datenschutz bereits in der Entwicklungsphase von Telemedizin-Plattformen zu berücksichtigen. Diese Vorgaben bilden die Basis für wichtige Regelungen zu Einwilligung und Autorisierung.
Einwilligung und Autorisierung
Neben technischen Sicherheitsmaßnahmen spielen auch die Prozesse rund um Einwilligung und Autorisierung eine entscheidende Rolle. Die DSGVO schreibt vor, dass Patienten ihre ausdrückliche und informierte Zustimmung zur Verarbeitung ihrer Daten geben müssen [2]. HIPAA hingegen gewährt Patienten umfassende Rechte, einschließlich der Möglichkeit, zuvor erteilte Autorisierungen zu widerrufen [7].
Patientenrechte
Im Hinblick auf Patientenrechte bietet HIPAA Regelungen wie den Zugang zu Daten, deren Berichtigung sowie Informationen über Weitergaben [7]. Die DSGVO geht darüber hinaus und ergänzt diese Rechte um zusätzliche Ansprüche, darunter das Recht auf Auskunft, Löschung, Einschränkung der Verarbeitung, Datenübertragbarkeit und Widerspruch [2].
What Are The Vague HIPAA Regulations For Telehealth Compliance? - Telehealth Care Expert
sbb-itb-49a712f
Strafen, Durchsetzung und Risikomanagement
Die Einhaltung von Sicherheits- und Einwilligungsverfahren wird streng überwacht, und auch die Durchsetzung der Vorschriften unterliegt einer genauen Kontrolle.
Strafstrukturen
Die Bußgeldregelungen der DSGVO und HIPAA unterscheiden sich sowohl in der Höhe als auch in der Berechnungsweise. Nach der DSGVO können Strafen bis zu 20 Mio. € oder 4 % des weltweiten Jahresumsatzes betragen – je nachdem, welcher Betrag höher ist. HIPAA hingegen nutzt ein gestuftes System, das abhängig vom Grad der Fahrlässigkeit ist. Strafen reichen hier von 100 US‑$ bis zu 50.000 US‑$ pro Verstoß, mit einer jährlichen Obergrenze von 1,5 Mio. US‑$ pro Verstoßkategorie.
| Aspekt | DSGVO | HIPAA |
|---|---|---|
| Maximale Strafe | 20 Mio. € oder 4 % des Jahresumsatzes | 1,5 Mio. US‑$ pro Kategorie/Jahr |
| Berechnungsgrundlage | Weltweiter Jahresumsatz | Pro Verletzung und Kategorie |
| Durchsetzungsbehörde | Nationale Datenschutzbehörden | HHS Office for Civil Rights |
| Verjährungsfrist | Variiert je nach Mitgliedstaat | 6 Jahre |
Für Telemedizin-Anbieter, die grenzüberschreitend tätig sind, entsteht ein besonders hohes Risiko. Ein deutscher Anbieter, der auch US-amerikanische Patienten betreut, muss sowohl die DSGVO als auch HIPAA vollständig einhalten. Im Falle eines Verstoßes könnten Sanktionen von beiden Seiten drohen.
Audits und Risikobewertungen
Regelmäßige Audits und Risikobewertungen sind unverzichtbar, um in der Telemedizin Compliance sicherzustellen. Die DSGVO schreibt beispielsweise eine Datenschutz-Folgenabschätzung (DSFA) vor, wenn Verarbeitungsvorgänge ein hohes Risiko für die Rechte und Freiheiten natürlicher Personen bergen. Dies trifft häufig auf Telemedizin-Anwendungen zu, da hier sensible Gesundheitsdaten verarbeitet werden.
HIPAA verlangt ebenfalls eine umfassende Risikobewertung für alle Systeme, die geschützte Gesundheitsinformationen (PHI) verarbeiten, speichern oder übertragen. Diese Bewertungen müssen dokumentiert und regelmäßig aktualisiert werden. Besonders wichtig für Telemedizin-Anbieter ist die Sicherheit von Videokonferenz-Plattformen, Cloud-Speicherdiensten und mobilen Anwendungen.
Empfohlene Maßnahmen:
- Erstellen Sie eine detaillierte Übersicht aller Datenflüsse – von der Registrierung über die Konsultation bis hin zur Abrechnung.
- Identifizieren und beheben Sie Schwachstellen durch gezielte Schutzmaßnahmen.
- Setzen Sie ein kontinuierliches Monitoringsystem ein, um Anomalien frühzeitig zu erkennen.
- Dokumentieren Sie alle Verarbeitungsprozesse und Sicherheitsmaßnahmen lückenlos.
Diese Schritte ergänzen die Sicherheits- und Einwilligungsanforderungen und bilden die Grundlage für eine robuste Compliance-Strategie.
Praktische Empfehlungen für Telemedizin-Anbieter
DSGVO und HIPAA stellen klare Anforderungen: Plattformen und Prozesse müssen so gestaltet sein, dass sie beiden Regelwerken gerecht werden.
Verwaltung der dualen Compliance
Telemedizin-Anbieter, die in Deutschland und den USA aktiv sind, bewegen sich in einem komplexen rechtlichen Umfeld. Besonders die Übertragung personenbezogener Daten zwischen Ländern stellt eine Herausforderung dar. Während die DSGVO den Schutz dieser Daten bei der Verarbeitung außerhalb der EU betont, legt HIPAA den Fokus auf strenge Sicherheitsstandards.
Ein bewährtes Konzept ist die Nutzung regionaler Datensilos. Europäische Patientendaten sollten ausschließlich in Rechenzentren innerhalb der EU verarbeitet werden, während US-Daten in HIPAA-konformen Einrichtungen verbleiben. Diese Trennung hilft, lokale Vorschriften einzuhalten und Risiken durch grenzüberschreitende Datenschutzverletzungen zu minimieren. Sie bildet auch die Grundlage für technische Sicherheitsmaßnahmen.
Cloud-Anbieter bieten oft Programme an, die sowohl die DSGVO als auch HIPAA berücksichtigen. Wichtige Dokumente wie der Business Associate Agreement (BAA) für HIPAA und der Auftragsverarbeitungsvertrag (AVV) für die DSGVO definieren dabei die notwendigen Sicherheitsvorkehrungen.
Darüber hinaus ist die Interoperabilität der Systeme entscheidend. Telemedizin-Plattformen sollten den sicheren Datenaustausch zwischen verschiedenen Systemen ermöglichen – idealerweise mit standardisierten APIs, die Verschlüsselung und granulare Zugriffskontrollen integrieren. Nach der strategischen Planung ist der Aufbau robuster technischer Schutzmaßnahmen der nächste Schritt.
Sicherheits-Best-Practices
Neben der strategischen Planung sind technische Maßnahmen unverzichtbar. Moderne Telemedizin-Plattformen setzen auf mehrschichtige Sicherheitskonzepte, die über die Mindestanforderungen hinausgehen. Eine rollenbasierte Zugriffskontrolle (RBAC) sorgt dafür, dass nur autorisierte Personen – wie Ärzte, Pflegekräfte oder Administratoren – Zugang zu den für sie relevanten Daten haben.
Fortschrittliche Verschlüsselungstechnologien wie AES-256 und PFS sowie Zero-Trust-Architekturen mit Multi-Faktor-Authentifizierung bieten zusätzlichen Schutz. HIPAA empfiehlt den Einsatz robuster Verschlüsselung, während die DSGVO verlangt, stets den aktuellen Stand der Technik anzuwenden. Jeder Zugriff wird als potenziell unsicher betrachtet und muss entsprechend authentifiziert und autorisiert werden.
Zusätzlich können Technologien wie Blockchain eine transparente Verwaltung von Einwilligungen ermöglichen. Patienten können damit detailliert nachvollziehen, wer auf ihre Daten zugegriffen hat, und ihre Einwilligungen flexibel verwalten.
Incident-Response-Pläne müssen die unterschiedlichen Anforderungen der DSGVO und HIPAA berücksichtigen. Während die DSGVO eine Meldung an die Aufsichtsbehörde innerhalb von 72 Stunden vorschreibt, verlangt HIPAA, dass betroffene Personen innerhalb von 60 Tagen informiert werden. Automatisierte Systeme können helfen, im Falle eines Vorfalls schnell die notwendigen Schritte einzuleiten.
Diese Maßnahmen erfüllen nicht nur die Compliance-Anforderungen, sondern stärken auch das Vertrauen von Patienten und Partnern in die Sicherheit der Telemedizin-Plattformen. Die Kombination aus strategischer Planung und technischer Umsetzung bildet eine solide Basis für eine umfassende Compliance-Strategie.
Fazit: Wichtige Erkenntnisse für digitale Gesundheitsinnovationen
Die Unterschiede zwischen DSGVO und HIPAA spielen eine entscheidende Rolle bei der Entwicklung der Telemedizin in Europa und den USA. Während die DSGVO einen breiten Schutz personenbezogener Daten bietet und Patienten umfangreiche Kontrollrechte einräumt, legt HIPAA den Fokus speziell auf Gesundheitsdaten und verlangt von Leistungserbringern strenge Sicherheitsmaßnahmen.
Diese unterschiedlichen regulatorischen Ansätze führen dazu, dass praxisorientierte Lösungen entwickelt werden, die den Weg für nachhaltige Fortschritte bereiten. Plattformen, die sowohl DSGVO- als auch HIPAA-konform sind, genießen ein hohes Maß an Vertrauen von Patienten und Partnern.
Regulatorische Vorgaben treiben Innovation voran. Neue Sicherheitskonzepte entstehen oft als direkte Antwort auf diese Anforderungen und fördern die digitale Transformation. Am Ende profitieren alle Nutzer von diesen Entwicklungen, da sie zu stabileren und sichereren Gesundheitssystemen beitragen.
Für Akteure im deutschen Gesundheitswesen bedeutet das konkret: Compliance ist ein klarer Wettbewerbsvorteil. Die Fähigkeit, regulatorische Anforderungen zu erfüllen, stärkt nicht nur das Vertrauen, sondern auch die Innovationskraft. Experten wie Dr. Sven Jungmann, mit seiner Erfahrung in den Bereichen künstliche Intelligenz, digitale Gesundheit und Innovation, können Organisationen dabei helfen, diese Herausforderungen zu meistern und die digitale Transformation erfolgreich voranzutreiben.
FAQs
Wie können Telemedizin-Anbieter sicherstellen, dass sie sowohl die DSGVO- als auch die HIPAA-Vorgaben erfüllen?
Um die Anforderungen sowohl der DSGVO als auch der HIPAA zu erfüllen, müssen Telemedizin-Anbieter auf sichere technische und organisatorische Maßnahmen setzen. Dazu zählen unter anderem Zugriffsbeschränkungen, Datenverschlüsselung und Audit-Protokolle, die den Schutz elektronischer Gesundheitsdaten (ePHI) gewährleisten.
Ein weiterer zentraler Punkt ist die Einholung der Zustimmung der Patienten. Es dürfen ausschließlich die Daten erhoben werden, die für die Behandlung wirklich notwendig sind. Die DSGVO betont zudem das Recht der Patienten auf Auskunft, Berichtigung und Löschung ihrer Daten. Klare Kommunikation und transparente Datenschutzrichtlinien sind hierbei entscheidend, um Vertrauen zu schaffen und den Vorgaben beider Regelwerke gerecht zu werden.
Regelmäßige Überprüfungen der internen Prozesse sowie Schulungen für alle Mitarbeitenden sind essenziell, um eine dauerhafte Konformität sicherzustellen.
Welche Sicherheitsmaßnahmen sind erforderlich, damit Telemedizin-Plattformen die DSGVO- und HIPAA-Vorgaben einhalten?
Um sowohl die DSGVO- als auch die HIPAA-Anforderungen zu erfüllen, müssen Telemedizin-Plattformen strenge Sicherheitsvorkehrungen treffen. Ein zentraler Punkt ist die End-to-End-Verschlüsselung, die sicherstellt, dass sensible Daten sowohl bei der Übertragung als auch bei der Speicherung geschützt sind. Hierbei sollte mindestens der AES-256-Standard verwendet werden, um ein hohes Sicherheitsniveau zu gewährleisten.
Ebenso wichtig ist eine sichere Authentifizierung, die starke Passwörter und eine Multi-Faktor-Authentifizierung (MFA) umfasst. Diese Maßnahmen verhindern unbefugten Zugriff auf sensible Informationen. Zusätzlich sollten alle Zugriffe auf Patientendaten durch Audit-Protokolle dokumentiert werden, um Transparenz zu schaffen und die Nachverfolgbarkeit sicherzustellen.
Ein weiterer wichtiger Aspekt ist, dass Plattformanbieter ein Business Associate Agreement (BAA) abschließen müssen. Dieses Abkommen bestätigt ihre Verpflichtung, die HIPAA-Vorgaben bei der Verarbeitung von Patientendaten einzuhalten. Egal, ob die Daten in der Cloud oder lokal gespeichert werden, ihre sichere Speicherung ist unerlässlich, um den gesetzlichen Anforderungen gerecht zu werden.
Welche Datenschutzanforderungen müssen Telemedizin-Unternehmen beachten, die in der EU und den USA tätig sind?
Telemedizin-Unternehmen, die sowohl in der EU als auch in den USA tätig sind, stehen vor einer anspruchsvollen Aufgabe: Sie müssen gleichzeitig die Datenschutz-Grundverordnung (DSGVO) der EU und den Health Insurance Portability and Accountability Act (HIPAA) der USA einhalten. Beide Regelwerke verfolgen unterschiedliche Ansätze und haben spezifische Vorgaben, die Unternehmen beachten müssen.
Die DSGVO regelt den Umgang mit einer Vielzahl personenbezogener Daten und legt besonderen Wert auf Transparenz sowie die Rechte der betroffenen Personen. Im Gegensatz dazu konzentriert sich HIPAA ausschließlich auf den Schutz von Gesundheitsdaten in den USA und schreibt dafür äußerst strikte Sicherheitsmaßnahmen vor. Wichtig zu wissen: Die Einhaltung der DSGVO bedeutet nicht automatisch, dass auch die HIPAA-Anforderungen erfüllt sind, da HIPAA in einigen Bereichen detailliertere Bestimmungen vorgibt.
Für eine sichere Übertragung von Gesundheitsdaten zwischen der EU und den USA müssen Unternehmen die Anforderungen beider Regelwerke genau kennen und umsetzen. Nur so können sie sicherstellen, dass sie sowohl den europäischen als auch den amerikanischen Vorschriften gerecht werden und rechtliche Risiken vermeiden. Eine sorgfältige Planung und fundiertes Wissen über beide Gesetze sind dabei unerlässlich.
Verwandte Blogbeiträge
- Digitale Transformation erfolgreich umsetzen
- Technologie-Trends 2025: Der komplette Guide
- Medizinische Wearables: EU vs. US-Regulierungen
- FHIR und Interoperabilität: Standards im Fokus
Top-Strategien für Führung in der digitalen Gesundheit
Die digitale Transformation im Gesundheitswesen erfordert neue Ansätze für Führungskräfte. Deutschland hinkt im Vergleich zu Ländern wie Estland hinterher, was den Einsatz digitaler Technologien angeht. Um diesen Rückstand aufzuholen, müssen Führungskräfte:
- Mitarbeiter stärken: Wohlbefinden fördern, digitale Kompetenzen ausbauen und kontinuierliches Lernen ermöglichen.
- Abteilungen vernetzen: Zusammenarbeit und klare Strukturen für digitale Projekte schaffen.
- Künstliche Intelligenz nutzen: Effizientere Entscheidungen durch datenbasierte Ansätze treffen.
- Vielfalt fördern: Alle Perspektiven einbinden und psychologische Sicherheit gewährleisten.
- Kommunikation verbessern: Transparente und zielgruppengerechte Informationen bereitstellen.
- Investitionen planen: Langfristige finanzielle Planung und Nutzenbewertung.
- IT-Infrastruktur modernisieren: Skalierbare, sichere und vernetzte Systeme implementieren.
Diese Strategien kombinieren technisches Wissen mit Führungskompetenz, um die digitale Gesundheit nachhaltig zu gestalten.
E-Health im Aufbruch: Dorit Posdorf über Führung, Digitalisierung und DocMorris
1. Mitarbeiterwohlbefinden und kontinuierliches Lernen priorisieren
Der Erfolg der digitalen Transformation steht und fällt mit der Akzeptanz und den Fähigkeiten der Mitarbeitenden. Führungskräfte, die ihre Teams durch diesen Wandel begleiten wollen, müssen das Wohlbefinden ihrer Angestellten in den Fokus rücken und gleichzeitig Möglichkeiten für kontinuierliches Lernen schaffen. Ein zentraler Ansatzpunkt ist die Einführung partizipativer Entwicklungsprozesse.
Partizipative Entwicklungsprozesse spielen eine Schlüsselrolle. Gesundheitsfachkräfte sollten als Endnutzer aktiv in die Entwicklung und Bewertung digitaler Systeme eingebunden werden. Ein Beispiel dafür ist der E-Health-Monitor in den Niederlanden. Dieser sammelt jährlich Daten zur Nutzung von E-Health-Angeboten und bezieht die Endnutzer aktiv ein.
"Such participatory processes contribute significantly to user satisfaction." - Bertelsmann Stiftung, Analyse von fünf Vorreiternationen im Bereich digitaler Gesundheitsstrategien [1]
Die gezielte Entwicklung digitaler Kompetenzen ist ein weiterer wichtiger Schritt. Dazu gehört, bestehende Kompetenzlücken zu identifizieren und maßgeschneiderte Weiterbildungsmöglichkeiten zu schaffen. Projektbasiertes Lernen und der Austausch von Wissen im Team können dabei besonders effektiv sein.
"Digital Leader:innen befähigen ihre Mitarbeitenden, selbstständig im digitalen Kontext zu agieren. Sie sorgen für die notwendigen Rahmenbedingungen, schaffen Zugänge zu Technologien und Wissen und unterstützen ihre Teams dabei, digitale Kompetenzen aufzubauen." [5]
Flexible Lernformate sind dabei ein entscheidender Erfolgsfaktor. Kompakte interne Schulungen und sogenannte Leadership Sprints vermitteln technische Fähigkeiten und Soft Skills in kurzen, praxisnahen Modulen. Solche Formate fördern nicht nur den Aufbau von Kompetenzen, sondern auch eine lernorientierte Führungskultur.
Ein weiterer Vorteil der digitalen Transformation ist die Entlastung der Mitarbeitenden durch den Einsatz moderner Technologien. Dies bringt nicht nur spürbare Erleichterung im Arbeitsalltag, sondern bietet auch Lösungen für den Fachkräftemangel [2][3].
Eine Kultur des kontinuierlichen Lernens entsteht, wenn Führungskräfte diese Haltung aktiv vorleben und fördern. Mitarbeitende sollten dazu ermutigt werden, ihr Wissen zu hinterfragen und sich stetig weiterzuentwickeln.
Dr. Sven Jungmann bietet Keynotes und Vorträge zu Themen wie künstliche Intelligenz, Innovation und digitale Gesundheit an. Mit seinen praxisnahen Einblicken in technologische Entwicklungen unterstützt er Organisationen dabei, die digitale Transformation erfolgreich zu gestalten und zu nutzen.
2. Abteilungsübergreifende Zusammenarbeit und Change Management aufbauen
Nachdem die individuellen Kompetenzen gestärkt wurden, ist der nächste Schritt, die Zusammenarbeit zwischen verschiedenen Abteilungen zu fördern. Um digitale Gesundheitsstrategien erfolgreich umzusetzen, braucht es eine enge Abstimmung zwischen allen Beteiligten. Ohne klare Strukturen und ein durchdachtes Change Management können selbst die besten Ideen an organisatorischen Hürden scheitern. Klare Verantwortlichkeiten und gut definierte Prozesse sind daher unverzichtbar.
Klare Verantwortlichkeiten und Governance-Strukturen sind das Rückgrat für bereichsübergreifende Projekte. Führungskräfte sollten Steuerungsgremien einrichten, die Vertreter aus unterschiedlichen Bereichen zusammenbringen. Diese Gremien übernehmen die Koordination, überwachen Fortschritte und fördern den Austausch zwischen allen Beteiligten [1].
Ein Beispiel aus Deutschland verdeutlicht dies: Im Jahr 2023 entwickelte das Bundesgesundheitsministerium seine Digitalisierungsstrategie für Gesundheit und Pflege. Dabei wurden über 500 Personen und Institutionen eingebunden [1]. Dieser Ansatz zeigt, wie wichtig eine breite Abstimmung zwischen Patienten, medizinischen Fachkräften, Pflegeeinrichtungen und anderen Akteuren ist.
Die Zusammenarbeit auf mehreren Ebenen und zwischen verschiedenen Akteuren hat sich als besonders effektiv erwiesen. Eine digitale Gesundheitsstrategie muss europäische, nationale und sektorale Perspektiven berücksichtigen. Das erfordert eine aktive Kooperation zwischen nationalen Akteuren wie der Bundesregierung, Ministerien, Ärztekammern, Krankenkassen und anderen Organisationen [1].
Ein weiterer wichtiger Punkt ist die kontinuierliche Einbindung der Endnutzer. Gesundheitsdienstleister und Patienten sollten aktiv in die Entwicklung und Anpassung digitaler Strategien eingebunden werden. Besonders Gesundheitsfachkräfte spielen hier eine zentrale Rolle, da sie direkt am Point of Service arbeiten und wertvolles Feedback geben können, um die Prozesse patientenorientierter zu gestalten [1][4].
Ein entscheidender Faktor für den Erfolg ist zudem die ausreichende Ressourcenausstattung. Die Institutionen, die für die Umsetzung und das Management von Projekten verantwortlich sind, benötigen von Beginn an genügend personelle und finanzielle Mittel, um effektiv arbeiten zu können [1].
Führungskräfte sollten außerdem präzise Roadmaps mit klaren Zeitplänen und Verantwortlichkeiten entwickeln, um aktuelle und künftige Projekte zu strukturieren. Regelmäßige Monitoring-Systeme helfen dabei, qualitative und quantitative Daten zu sammeln, die Auskunft über die Nutzung und Akzeptanz digitaler Gesundheitsangebote geben [1].
Durch diese partizipative Herangehensweise wird sichergestellt, dass verschiedene Perspektiven berücksichtigt werden – ein entscheidender Schritt, um die Digitalisierung im Gesundheitswesen erfolgreich und nachhaltig voranzutreiben.
3. Künstliche Intelligenz für Entscheidungsunterstützung implementieren
Die Integration von Künstlicher Intelligenz (KI) im Gesundheitswesen eröffnet spannende Möglichkeiten, um datengestützte Entscheidungen auf Führungsebene zu treffen. Aufbauend auf bestehenden Strukturen kann KI nicht nur die abteilungsübergreifende Zusammenarbeit unterstützen, sondern auch Routineaufgaben automatisieren und Arbeitsabläufe digitalisieren. Das Ergebnis? Führungskräfte gewinnen mehr Zeit für strategische Themen, während datenbasierte Ansätze die Qualität ihrer Entscheidungen verbessern. Die Haufe Akademie beschreibt diesen Wandel treffend:
"KI im Unternehmen wird dabei auch die Führungsarbeit grundlegend verändern – sie unterstützt Sie bei datenbasierten Entscheidungen und übernimmt Routineaufgaben, während Sie sich auf strategische Themen konzentrieren." [5]
"Sie erreichen eine höhere Produktivität durch digitalisierte Workflows und steigern die Entscheidungsqualität durch datenbasierte Ansätze." [5]
Damit die Einführung von KI gelingt, ist es entscheidend, geeignete Anwendungsbereiche zu identifizieren und die Lösungen nahtlos in die vorhandenen IT-Strukturen zu integrieren. Dabei müssen selbstverständlich alle Datenschutzvorgaben eingehalten werden. Um die Akzeptanz der neuen Technologien zu fördern, sind maßgeschneiderte Schulungen und eine offene, transparente Kommunikation essenziell. Experten wie Dr. Sven Jungmann bieten hierzu Keynotes und Beratungen an, die Organisationen dabei helfen, den Übergang zu datenbasierter Führung erfolgreich zu gestalten.
Ein weiterer wichtiger Punkt: Die Systeme sollten regelmäßig überwacht und angepasst werden, um sicherzustellen, dass sie stets aktuelle und qualitativ hochwertige Ergebnisse liefern.
4. Eine Führungskultur schaffen, die alle Stimmen wertschätzt
Nachhaltige Veränderungen gelingen nur, wenn alle Beteiligten aktiv einbezogen werden. Eine Führungskultur, die Vielfalt respektiert und unterschiedliche Perspektiven berücksichtigt, ist der Schlüssel dazu. Während KI-Systeme datenbasierte Entscheidungsgrundlagen bieten, sind es letztlich die Menschen mit ihren individuellen Erfahrungen und Sichtweisen, die den Wandel vorantreiben. Diese Zusammenarbeit bildet die Grundlage für ein vertrauensvolles Arbeitsumfeld.
Ein entscheidender Faktor dabei ist psychologische Sicherheit. Mitarbeitende sollten sich frei fühlen, ihre Meinungen, Bedenken und Ideen zu äußern. Gerade im Gesundheitswesen, wo verschiedene Berufsgruppen wie Pflegekräfte, Ärztinnen und Ärzte sowie IT-Fachleute zusammenarbeiten, ist es wichtig, dass jede Expertise gehört wird.
Regelmäßiges Feedback ist ebenfalls unverzichtbar. Führungskräfte sollten sowohl auf formelle Wege wie Mitarbeiterbefragungen als auch auf informelle Gespräche setzen, um ihre Strategien anzupassen. Besonders wertvoll sind die Einsichten derjenigen, die täglich mit digitalen Systemen arbeiten – ihre praktischen Erfahrungen liefern oft entscheidende Impulse.
Ein weiterer zentraler Punkt ist die Förderung unterschiedlicher Denkansätze. Interdisziplinäre Teams, die verschiedene Hintergründe und Erfahrungen vereinen, entwickeln oft die besten Lösungen. Diese Vielfalt schafft eine offenere Entscheidungsfindung, bei der alle Stimmen gehört werden.
Darüber hinaus ist es wichtig, dass Führungskräfte aktiv zuhören und Entscheidungen transparent kommunizieren. Wenn Mitarbeitende sehen, wie ihre Beiträge in strategische Entscheidungen einfließen, steigt ihre Motivation und Bereitschaft, Veränderungen mitzutragen. Eine solche Kultur des Vertrauens ist unverzichtbar, um digitale Innovationen erfolgreich umzusetzen.
sbb-itb-49a712f
5. Klare Kommunikation während der digitalen Transformation aufrechterhalten
Eine der häufigsten Stolperfallen bei digitalen Transformationen ist mangelhafte Kommunikation. Wenn Mitarbeitende nicht verstehen, warum neue Systeme eingeführt werden oder wie diese ihren Arbeitsalltag beeinflussen, kann das schnell zu Unsicherheiten und Widerstand führen. Deshalb ist eine offene, klare und kontinuierliche Kommunikation entscheidend, um alle Beteiligten mitzunehmen.
Setzen Sie klare Erwartungen von Anfang an. Es ist wichtig, frühzeitig und offen über bevorstehende Veränderungen zu sprechen. Teilen Sie mit, welche Herausforderungen auftreten könnten, welche Vorteile langfristig zu erwarten sind und wie die einzelnen Schritte zeitlich geplant sind. Dabei sollten Sie realistische Zeitrahmen setzen und auch mögliche Stolpersteine nicht verschweigen.
Wählen Sie passende Kommunikationskanäle. Technische Details lassen sich oft besser schriftlich erklären, während sensible Themen in persönlichen Gesprächen besser aufgehoben sind. Regelmäßige Updates zum Fortschritt der Digitalisierungsprojekte sorgen dafür, dass alle auf dem gleichen Stand bleiben.
Passen Sie Ihre Botschaften an die Zielgruppe an. Unterschiedliche Berufsgruppen haben unterschiedliche Informationsbedürfnisse. Pflegekräfte brauchen andere Details als IT-Expert:innen oder Verwaltungsmitarbeitende. Vermeiden Sie unnötigen Fachjargon und setzen Sie auf eine verständliche Sprache. Konkrete Beispiele aus dem Arbeitsalltag machen abstrakte Konzepte greifbarer und helfen, die Vorteile neuer Systeme zu verdeutlichen.
Fördern Sie den Dialog. Kommunikation ist keine Einbahnstraße. Führungskräfte sollten aktiv nach Feedback fragen und Raum für offene Diskussionen schaffen. Wenn Mitarbeitende merken, dass ihre Rückmeldungen ernst genommen werden, steigt die Bereitschaft, sich auf Veränderungen einzulassen.
Sobald ein offener Austausch etabliert ist, stärken Sie das Vertrauen, indem Sie regelmäßig Rückmeldungen geben. Gerade in kritischen Phasen der Transformation ist es wichtig, kleine Erfolge zu teilen und Fortschritte zu feiern. Das motiviert und zeigt, dass der Prozess in die richtige Richtung geht. Gleichzeitig sollten Probleme nicht unter den Teppich gekehrt, sondern offen angesprochen und gemeinsam gelöst werden. So schaffen Sie eine Atmosphäre, in der Veränderungen als Chance wahrgenommen werden.
6. Finanzielle Nachhaltigkeit durch kluge Investitionen sicherstellen
Digitale Gesundheitstechnologien bringen oft hohe Anfangsinvestitionen mit sich, deren Nutzen sich erst über einen längeren Zeitraum entfaltet. Führungskräfte im Gesundheitswesen stehen dabei vor der Aufgabe, den Return on Investment (ROI) realistisch einzuschätzen und gleichzeitig Patientenergebnisse sowie Kosteneffizienz in Einklang zu bringen.
Denken Sie langfristig: Traditionelle Planungsmodelle mit einem Zeithorizont von fünf Jahren übersehen häufig die langfristigen Qualitätsverbesserungen. Digitale Gesundheitslösungen zeigen ihren vollen Nutzen oft erst nach drei Jahren. Es empfiehlt sich daher, mittel- bis langfristig zu planen – also über 7 bis 10 Jahre oder länger [7]. Eine strukturierte Kalkulation auf dieser Basis schafft Klarheit.
Nutzen Sie umfassende Kosten-Nutzen-Analysen: Das eHealth-CBA-Framework bietet eine fundierte Grundlage, um finanzielle und wirtschaftliche Werte aus verschiedenen Perspektiven zu bewerten – von der internen Effizienz bis hin zur Verteilung zwischen Stakeholdern. Dieses Modell orientiert sich an den vier Kernzielen des Gesundheitswesens: der Verbesserung der Bevölkerungsgesundheit, der Steigerung der Patientenerfahrung, der Senkung der Kosten pro Patient und der besseren Work-Life-Balance der Mitarbeitenden [7].
Direkte und indirekte Effekte messen: Die Einführung elektronischer Patientenakten (EMR) bietet zahlreiche Vorteile. Dazu gehören eine verbesserte Patientenerfahrung, weniger unerwünschte Ereignisse, kürzere Krankenhausaufenthalte, Zeitersparnis durch virtuelle Versorgung, höhere Produktivität der Mitarbeitenden und Einsparungen bei den medizinischen Kosten pro Patient [7].
Digitalisierungsprojekte strategisch angehen: Neue Technologien sollten immer in bestehende Strategien eingebettet werden, um Ressourcenverschwendung zu vermeiden. Wertorientierte Geschäftsmodelle, die ethische und gesellschaftliche Vorteile mit finanzieller Tragfähigkeit verbinden, sind hier entscheidend [6] [8].
Nicht-monetäre Kosten berücksichtigen: Dazu zählen Infrastrukturinvestitionen, laufende Kosten für den Betrieb und die Wartung von EMR-Systemen sowie zusätzliche Ausgaben, die durch eine erhöhte Patientennachfrage entstehen können. Eine transparente Aufschlüsselung dieser Kosten hilft, realistische Budgets zu erstellen und unerwartete Ausgaben zu vermeiden. Diese präzise Planung bildet die Grundlage für weitere digitale Initiativen.
7. Eine flexible Infrastruktur für digitale Innovationen schaffen
Um die digitale Transformation im Gesundheitswesen erfolgreich voranzutreiben, braucht es eine technische Basis, die nicht nur den aktuellen Anforderungen gerecht wird, sondern auch Raum für zukünftige Technologien bietet. Führungskräfte stehen vor der Aufgabe, eine IT-Infrastruktur zu entwickeln, die sowohl flexibel als auch skalierbar ist. Diese Grundlage ermöglicht es, Innovationen nachhaltig umzusetzen und den steigenden Anforderungen gerecht zu werden.
Eine skalierbare Architektur aufbauen: Der Schlüssel zu erfolgreichen digitalen Gesundheitsinitiativen liegt in einer Infrastruktur, die mit den Anforderungen wächst, ohne dabei an Leistung einzubüßen oder die Kosten in die Höhe zu treiben. Besonders im Gesundheitswesen, wo digitale Versorgungsnetze immer wichtiger werden, ist eine solche Architektur unverzichtbar. Sie gewährleistet nicht nur effiziente Prozesse, sondern auch einen reibungslosen Datenaustausch, der für langfristige Fortschritte entscheidend ist [9].
Interoperabilität als Grundstein setzen: Gesundheitssysteme der Zukunft müssen miteinander vernetzt sein, um einen nahtlosen Informationsfluss zu ermöglichen. Nur so können patientenzentrierte Dienstleistungen gewährleistet werden. Interoperabilität ist dabei kein optionales Merkmal, sondern eine Grundvoraussetzung [4].
Sichere Plattformen für Datenaustausch etablieren: Sicherheit spielt eine zentrale Rolle im Gesundheitswesen. Der kontrollierte Austausch sensibler Daten erfordert Plattformen, die höchsten Sicherheitsstandards entsprechen. Diese Lösungen sorgen dafür, dass Informationen sicher zwischen den verschiedenen Akteuren im Gesundheitssektor fließen können, ohne dabei die Integrität der Daten zu gefährden.
Fazit
Erfolgreiche digitale Führungsstrategien stützen sich auf die zuvor beschriebenen Ansätze. Die digitale Transformation im Gesundheitswesen verlangt durchdachte und langfristige Strategien. Die sieben vorgestellten Methoden bilden ein zusammenhängendes Konzept, das Führungskräften hilft, ihre Organisation sicher durch den digitalen Wandel zu steuern.
Dabei steht die kontinuierliche Weiterentwicklung und das Wohlbefinden der Mitarbeitenden im Mittelpunkt. Abteilungsübergreifende Zusammenarbeit erhöht nicht nur die Effizienz, sondern legt auch die Basis für nachhaltige Veränderungen.
Führungskräfte, die künstliche Intelligenz gezielt und strategisch nutzen, können sich entscheidende Vorteile verschaffen – sowohl im Wettbewerb als auch in der Verbesserung der Patientenversorgung.
Eine Führungskultur, in der alle Stimmen gehört werden, fördert Innovation und stärkt das Vertrauen der Mitarbeitenden in den Veränderungsprozess. Klare und offene Kommunikation während der Transformation verhindert Missverständnisse und fördert die notwendige Akzeptanz auf allen Ebenen.
Gezielte Investitionen in strategische Bereiche sind der Schlüssel zum langfristigen Erfolg digitaler Initiativen. Organisationen, die ihre Ressourcen klug einsetzen, können sowohl aktuelle Herausforderungen bewältigen als auch langfristige Ziele erreichen.
Eine skalierbare und interoperable IT-Infrastruktur bildet das Fundament für digitale Projekte. Ohne sie bleiben Initiativen oft unzusammenhängend und ineffektiv.
Mit einer starken technischen Basis können KI-gestützte Entscheidungen getroffen werden, während eine offene Kommunikationskultur die Zusammenarbeit zwischen Abteilungen stärkt. Klug geplante Investitionen sorgen dafür, dass sowohl die technische Infrastruktur als auch die Weiterentwicklung der Mitarbeitenden kontinuierlich vorangetrieben werden. Die Zukunft der digitalen Gesundheit entsteht durch die Verbindung von mitarbeiterorientierter Führung, technischer Kompetenz und klarer Kommunikation.
Dr. Sven Jungmann bietet praxisnahe Keynotes und Vorträge, die den Transformationsprozess im Gesundheitswesen greifbar machen. Seine maßgeschneiderten Inhalte zu künstlicher Intelligenz, Innovation und digitaler Gesundheit liefern wertvolle Einblicke in technologische Entwicklungen und unterstützen dabei, die digitale Transformation effektiv zu gestalten und umzusetzen.
FAQs
Wie können Führungskräfte im Gesundheitswesen ihre Teams dabei unterstützen, digitale Kompetenzen zu entwickeln?
Führungskräfte im Gesundheitswesen spielen eine entscheidende Rolle dabei, ihre Teams fit für die digitale Zukunft zu machen. Eine klare digitale Vision ist dabei der erste Schritt. Indem sie regelmäßig Weiterbildungsangebote wie Workshops oder Schulungen bereitstellen und den Zugang zu modernen digitalen Tools ermöglichen, schaffen sie die Grundlage für den Kompetenzaufbau.
Ebenso wichtig ist es, ein Arbeitsumfeld zu fördern, das Innovation und Offenheit gegenüber neuen Technologien unterstützt. Mitarbeitende sollten dazu ermutigt werden, digitale Lösungen eigenständig zu erkunden und anzuwenden. So können sie aktiv an der digitalen Transformation mitwirken und neue Ansätze in den Arbeitsalltag integrieren.
Regelmäßige Kommunikation und konstruktives Feedback sind dabei unerlässlich. Sie helfen den Teams, sich sicher im Umgang mit digitalen Technologien zu fühlen und deren Möglichkeiten optimal zu nutzen. So wird die digitale Kompetenz nicht nur aufgebaut, sondern auch nachhaltig gestärkt.
Wie verändert Künstliche Intelligenz die Entscheidungsfindung in der digitalen Gesundheit, und wie lässt sie sich erfolgreich einsetzen?
Künstliche Intelligenz (KI) verändert die Art und Weise, wie Entscheidungen im Gesundheitswesen getroffen werden. Durch die Analyse riesiger Datenmengen ermöglicht sie präzise, individuell angepasste Empfehlungen. Ob es darum geht, Muster zu erkennen, Diagnosen zu unterstützen oder personalisierte Behandlungspläne zu erstellen – KI trägt dazu bei, die Effizienz zu steigern und gleichzeitig die Qualität der Patientenversorgung zu verbessern.
Damit KI jedoch ihr volles Potenzial entfalten kann, ist eine gezielte Anwendung in Schlüsselbereichen notwendig. Dazu gehören:
- Analyse medizinischer Bilddaten: KI kann dabei helfen, Anomalien in Röntgenbildern oder MRT-Scans schneller und genauer zu identifizieren.
- Unterstützung bei chirurgischen Eingriffen: Präzisionswerkzeuge, die durch KI gesteuert werden, können Chirurgen bei komplexen Operationen unterstützen.
- Optimierung der Telemedizin: KI-basierte Systeme können die Kommunikation zwischen Ärzten und Patienten effizienter gestalten und Diagnosen in Echtzeit unterstützen.
Ein entscheidender Faktor für den Erfolg ist die Benutzerfreundlichkeit dieser Technologien. KI-Lösungen müssen so gestaltet sein, dass sie nahtlos in bestehende Arbeitsabläufe integriert werden können. Nur so gewinnen sie das Vertrauen und die Akzeptanz von medizinischem Fachpersonal und Patienten gleichermaßen.
Warum ist eine klare Kommunikation während der digitalen Transformation im Gesundheitswesen entscheidend und wie lässt sie sich effektiv gestalten?
Eine klare und zielgerichtete Kommunikation spielt eine Schlüsselrolle, um alle Beteiligten während der digitalen Transformation mitzunehmen und Akzeptanz für Veränderungen zu schaffen. Ohne eine verständliche und offene Kommunikation können Missverständnisse entstehen, die den Fortschritt behindern.
Um dies zu vermeiden, ist es entscheidend, klare Verantwortlichkeiten festzulegen und konkrete, messbare Ziele zu definieren. Ebenso wichtig ist es, sowohl Fachkräfte als auch Patientinnen und Patienten aktiv in den Prozess einzubeziehen. Durch regelmäßiges Feedback und transparente Informationen kann Vertrauen aufgebaut werden, was wiederum die Akzeptanz und den Erfolg der Veränderungen stärkt.
Verwandte Blogbeiträge
- Digitale Transformation erfolgreich umsetzen
- Wie KI Gesundheitsorganisationen transformiert
- Studie: Zukunftstrends bei digitalen Kompetenzen im Gesundheitswesen
- 5 Wege, wie KI Ärzte zu Führungskräften macht
Förderstrategien für Startups im Digital-Health-Bereich
Digital-Health-Startups in Deutschland stehen vor großen Herausforderungen: Finanzierung, regulatorische Anforderungen und lange Entwicklungszyklen. Doch es gibt viele Fördermöglichkeiten, die helfen können, diese Hürden zu überwinden. Hier sind die wichtigsten Punkte zusammengefasst:
- Warum Finanzierung entscheidend ist: Entwicklung, Tests und Markteintritt erfordern hohe Investitionen. Regulatorische Hürden wie CE-Kennzeichnungen oder klinische Studien machen zusätzliche Mittel notwendig.
- Fördermöglichkeiten in Deutschland und der EU: Von staatlichen Zuschüssen wie KMU-innovativ bis zu EU-Programmen wie Horizon Europe gibt es zahlreiche Optionen. Diese bieten nicht nur Kapital, sondern oft auch Netzwerke und Beratung.
- Tipps zur Antragstellung: Ein klarer Businessplan, realistische Zeitpläne und Marktvalidierungen sind entscheidend. Fehler wie unklare Konkurrenzanalysen oder unvollständige Unterlagen sollten vermieden werden.
- Unterstützungsangebote: Acceleratoren, Wettbewerbe und Mentoring-Programme wie EIT Health oder regionale Wirtschaftsförderungen bieten zusätzliche Hilfe.
Mit einer gezielten Strategie und der richtigen Unterstützung können Startups ihre Ideen erfolgreich umsetzen und langfristig wachsen.
Pressekonferenz: Veröffentlichung der Digital Health Startup-Umfrage
Deutschlands Digital-Health-Förderungslandschaft
In Deutschland gibt es eine Vielzahl von Fördermöglichkeiten für Digital-Health-Startups, sowohl auf nationaler Ebene als auch durch EU-Finanzierungen. Das Land gilt als Vorreiter im europäischen Digital-Health-Markt. Wer die verschiedenen Programme versteht, kann gezielt die passenden Förderungen auswählen und so seine Erfolgschancen erheblich steigern. Wie bereits erwähnt, spielen Fördermittel eine zentrale Rolle beim Markteintritt. Um diese optimal zu nutzen, sollte man sich mit den grundlegenden Begriffen vertraut machen.
Grundbegriffe und Definitionen
Zuschüsse sind finanzielle Mittel, die in der Regel von staatlichen Institutionen oder der EU bereitgestellt werden. Das Besondere: Sie müssen nicht zurückgezahlt werden und erfordern keine Unternehmensbeteiligung, was sie besonders attraktiv macht.
Wettbewerbe bieten Startups nicht nur Preisgelder, sondern auch eine Plattform, um Sichtbarkeit zu erlangen – ebenfalls ohne eine Abgabe von Unternehmensanteilen.
Bei der Eigenkapitalfinanzierung hingegen investieren Geldgeber in ein Unternehmen und erhalten im Gegenzug Anteile daran. Öffentlich-private Partnerschaften verbinden staatliche Förderungen mit privaten Investitionen. Diese Kombination ist besonders im Gesundheitswesen relevant, wo öffentliche Interessen auf kommerzielle Innovationen treffen.
Ein weiterer wichtiger Begriff ist die Anschlussfinanzierung. Digital-Health-Projekte durchlaufen oft mehrere Entwicklungsphasen, in denen wiederholt Kapital benötigt wird. Viele Förderprogramme sind darauf ausgelegt, Startups über verschiedene Entwicklungsstufen hinweg zu begleiten.
Ausrichtung an nationalen und EU-Prioritäten
Mit diesen Grundbegriffen im Hinterkopf lassen sich Förderkriterien besser verstehen, insbesondere im Kontext nationaler und europäischer Prioritäten. Sowohl Deutschland als auch die EU haben klare Schwerpunkte in der Digital-Health-Förderung gesetzt. Startups, die ihre Projekte an diesen Prioritäten ausrichten, erhöhen ihre Förderchancen.
Die Bundesregierung legt besonderen Wert auf Themen wie künstliche Intelligenz im Gesundheitswesen, Telemedizin und patientenorientierte Lösungen. Mit der Digitalen Agenda 2025 verfolgt Deutschland das Ziel, ein führender Standort für digitale Gesundheit zu werden. Projekte, die die Patientenversorgung verbessern oder die Effizienz im Gesundheitssystem steigern, stehen dabei im Fokus. Besonders gefragt sind Ansätze, die Herausforderungen wie den demografischen Wandel oder die medizinische Versorgung in ländlichen Regionen adressieren.
Auf EU-Ebene liegt der Schwerpunkt auf Interoperabilität und grenzüberschreitenden Gesundheitsdiensten. Startups, die Lösungen für den sicheren Datenaustausch oder die Standardisierung von Gesundheitsdaten entwickeln, haben hier besonders gute Chancen auf Förderung.
Auch nachhaltige Lösungen im Digital-Health-Bereich stehen hoch im Kurs. Dazu zählen Ansätze, die Ressourcen schonen oder umweltfreundliche Alternativen zu herkömmlichen Behandlungsmethoden bieten, wie etwa die Reduzierung von Krankenhausaufenthalten oder die Optimierung von Medikamentenlogistik.
Ein weiterer zentraler Punkt ist die Cybersicherheit. Angesichts der zunehmenden Bedrohung durch Cyberangriffe auf Gesundheitseinrichtungen fördern Deutschland und die EU verstärkt Projekte, die digitale Gesundheitssysteme sicherer machen. Startups mit innovativen Ansätzen zur IT-Sicherheit im Gesundheitssektor können hier auf großes Interesse stoßen.
Staatliche Zuschüsse und öffentliche Förderprogramme
Deutschland und die EU bieten zahlreiche Fördermöglichkeiten, die Startups im Bereich Digital Health von der ersten Idee bis zur Marktreife unterstützen können. Diese Programme unterscheiden sich in Zielsetzung, Förderhöhe und Zielgruppe. Wer sich gut informiert, kann gezielt das passende Programm auswählen und seine Chancen auf eine erfolgreiche Förderung erhöhen.
KMU-innovativ: Interaktive Technologien für Gesundheit und Lebensqualität
Das Bundesministerium für Bildung und Forschung (BMBF) hat mit „KMU-innovativ: Interaktive Technologien für Gesundheit und Lebensqualität“ ein Förderprogramm speziell für kleine und mittlere Unternehmen (KMU) entwickelt. Es richtet sich an Unternehmen, die innovative Technologien für digitale Gesundheit und Pflege entwickeln. Besonders attraktiv: Die Förderung erfolgt in Form eines nicht rückzahlbaren Zuschusses – ein großer Vorteil, gerade in der frühen Entwicklungsphase.
In der Regel übernimmt das Programm 50 % der förderfähigen Kosten. Für KMU gibt es oft zusätzliche Boni. Universitäten, die an Projekten beteiligt sind, können sogar bis zu 100 % der Kosten gefördert bekommen – plus eine Projektpauschale von 20 % bei nicht-kommerziellen Vorhaben.
Die Laufzeit der Projekte beträgt üblicherweise bis zu drei Jahre, was ausreichend Zeit für die Entwicklung und Erprobung bietet. Der Antragsprozess ist zweistufig: Zuerst wird eine Projektskizze bei der VDI/VDE Innovation + Technik GmbH eingereicht. Nach einer positiven Bewertung folgt der formelle Antrag. Wichtig: Die Fristen für die Einreichung der Projektskizzen sind der 15. April und der 15. Oktober. Diese festen Termine erleichtern eine strukturierte Planung.
EU-Programme: Digital Europe Programme und Horizon Europe
Auch auf europäischer Ebene gibt es umfangreiche Fördermöglichkeiten für Digital-Health-Startups. Im Rahmen von Horizon Europe stellt die Europäische Kommission über 14 Milliarden Euro für digitale Gesundheitsprojekte bereit[1]. Anders als nationale Förderungen, die oft auf das heimische Ökosystem fokussiert sind, fördern EU-Programme grenzüberschreitende Kooperationen und groß angelegte Innovationen.
Ein Beispiel ist der EIC Accelerator, eines der bekanntesten EU-Förderprogramme. Er bietet nicht nur finanzielle Unterstützung, sondern auch Zugang zu europäischen Märkten und Netzwerken. Allerdings ist die Konkurrenz hoch, und die Antragsverfahren sind komplexer als bei nationalen Programmen.
Vergleich der Förderprogramme
Ein direkter Vergleich der Programme hilft dabei, die richtige Wahl zu treffen:
| Programm | Förderhöhe | Laufzeit | Zielgruppe | Kofinanzierung | Besonderheiten |
|---|---|---|---|---|---|
| KMU-innovativ (BMBF) | 50–100 % der förderfähigen Kosten | Bis zu 3 Jahre | KMU und Forschungseinrichtungen | Ja (ca. 50 % für Unternehmen) | Zweistufiges Verfahren, feste Fristen |
| Horizon Europe | Mehrere Millionen € möglich | Variabel | Konsortien und größere Projekte | Ja | Grenzüberschreitende Kooperationen |
| EIC Accelerator | Variabel | Variabel | Innovative Startups | Teilweise | Zugang zu europäischen Märkten, hohe Konkurrenz |
Während nationale Programme oft durch einfachere Antragsverfahren und kürzere Bearbeitungszeiten punkten, bieten EU-Programme höhere Fördersummen und Zugang zu internationalen Märkten. Allerdings sind die Anforderungen oft komplexer, und internationale Partnerschaften sind meist Voraussetzung. Bei der Planung sollten Startups diese Unterschiede berücksichtigen, um den richtigen Zeitpunkt und das passende Programm für ihre Bedürfnisse zu wählen.
Acceleratoren, Wettbewerbe und Networking-Optionen
Acceleratoren, Wettbewerbe und Networking-Events eröffnen Digital-Health-Startups neue Wege für Finanzierung und Entwicklung. Diese Programme verbinden finanzielle Unterstützung mit Mentoring, Zugang zu Märkten und strategischen Partnerschaften. Für viele Gründer sind sie ein entscheidender Baustein für schnelles Wachstum und eine erfolgreiche Markteinführung. Sie ergänzen staatliche Förderprogramme und schaffen zusätzliche Möglichkeiten für Expansion.
Wichtige Acceleratoren und Wettbewerbe
EIT Health ist ein herausragendes pan-europäisches Netzwerk, das sich der Förderung von Healthtech-Startups widmet. Neben direkter finanzieller Unterstützung bietet EIT Health umfassende Mentoring-Programme und Zugang zu einem breiten Netzwerk aus Forschungseinrichtungen, Unternehmen und Bildungspartnern [2]. Besonders wertvoll ist die Möglichkeit, von Anfang an in einem internationalen Kontext zu agieren.
Die Programme von EIT Health unterstützen Gründer in entscheidenden Phasen wie Ideenentwicklung, Co-Founder-Matching und Vorbereitung auf Fundraising. Zusätzlich eröffnen sie den Zugang zu Founder-Communities, die den Austausch mit Gleichgesinnten, Zusammenarbeit und geteilte Ressourcen fördern [2].
Neben solchen Initiativen spielen auch Venture-Capital-Firmen eine wichtige Rolle. Sie bieten nicht nur finanzielle Mittel, sondern auch strategische Beratung und Zugang zu Branchenkontakten, was die bestehenden Fördermöglichkeiten sinnvoll ergänzt.
Networking-Events: Schlüssel zu wertvollen Kontakten
Während Acceleratoren und Wettbewerbe gezielte Unterstützung bieten, eröffnen Networking-Events den Zugang zu wichtigen Branchenkontakten. Branchenspezifische Veranstaltungen und Networking-Events sind essenziell, um im Digital-Health-Ökosystem Fuß zu fassen. Sie ermöglichen Startups, schneller zu wachsen und fördern eine kooperative Kultur, die über reine Konkurrenz hinausgeht [3].
Ein bemerkenswerter Trend: Venture-to-Venture-Partnerschaften haben 2024 einen Anstieg auf 40 % verzeichnet [3]. Solche Partnerschaften stärken Startups, indem sie Ressourcen bündeln, die Produktentwicklung beschleunigen und die Markteinführung erleichtern. Besonders hilfreich ist die gemeinsame Bewältigung regulatorischer Hürden, die für einzelne Startups oft schwierig zu meistern sind.
Für Startups, die grenzüberschreitende Kooperationen anstreben, bieten Networking-Events eine Plattform, um Konsortien zu bilden. Kontakte können über nationale Kontaktstellen oder Plattformen wie CORDIS geknüpft werden [1]. Solche Partnerschaften sind oft eine Voraussetzung für die erfolgreiche Bewerbung bei größeren EU-Förderprogrammen.
Die Teilnahme an diesen Veranstaltungen sollte gut geplant sein. Startups profitieren am meisten, wenn sie aktiv das Digital-Health-Ökosystem mitgestalten und auf Kooperation statt Wettbewerb setzen [3]. Dieser kollaborative Ansatz hat sich als effektiver Weg erwiesen, um schneller zu wachsen und bessere Marktchancen zu nutzen.
Branchenspezifische Organisationen und Programme bieten nicht nur Mentoring und Unterstützung bei der Skalierung, sondern auch direkte Verbindungen zu Schlüsselakteuren aus Forschung, Wirtschaft und Bildung. Diese Kontakte sind entscheidend, um Wachstum zu sichern und Investoren zu gewinnen [2].
sbb-itb-49a712f
So erstellen Sie eine erfolgreiche Förderantragstellung
Die Qualität Ihrer Förderantragstellung kann über die Finanzierung Ihres Projekts entscheiden. Eine gründliche Vorbereitung und eine professionelle Präsentation sind dabei entscheidend. Hier erfahren Sie, wie Sie Ihren Businessplan und Ihr Pitch Deck überzeugend gestalten und welche Unterstützungsmöglichkeiten Sie nutzen können.
Effektiven Businessplan und Pitch Deck erstellen
Ihr Businessplan ist das Herzstück Ihres Antrags. Er sollte Ihre Vision klar darlegen, mit präzisen Marktdaten untermauert sein, realistische Finanzprognosen enthalten und eine konkrete Umsetzungsstrategie bieten. Gerade bei Digital-Health-Projekten erwarten Fördergeber detaillierte regulatorische Planungen.
Um den Bedarf Ihres Projekts zu belegen, sind praktische Nachweise wie Nutzerinterviews, Pilotprojekte oder Prototyp-Tests überzeugender als rein theoretische Analysen. Solche Marktvalidierungen zeigen, dass Ihre Idee auf realen Bedürfnissen basiert.
Die finanzielle Planung sollte transparent und nachvollziehbar sein. Denken Sie an alle relevanten Kosten, von der Entwicklung über Zulassungsverfahren bis hin zur Markteinführung. Besonders regulatorische Aufwendungen werden von Startups häufig unterschätzt – ein häufiger Grund für Ablehnungen.
Ihr Pitch Deck sollte die Kernelemente des Businessplans auf 10 bis 15 prägnante Folien reduzieren. Beginnen Sie mit der Problemstellung und zeigen Sie klar, welchen Nutzen Ihre Lösung für Patienten oder das Gesundheitssystem bietet. Setzen Sie visuelle Elemente gezielt ein, um Ihre Aussagen zu unterstreichen, ohne abzulenken.
Unterstützungsdienste und Mentoring nutzen
Externe Experten können eine wertvolle Hilfe bei der Antragstellung sein. Sie bieten nicht nur fachliche Unterstützung, sondern helfen auch, typische Fehler zu vermeiden.
- BioRN: Dieser bekannte Biotech-Cluster in Deutschland bietet Digital-Health-Startups umfassende Beratung. Die Experten dort kennen die Anforderungen verschiedener Förderprogramme und können Ihre Unterlagen gezielt optimieren.
- EIT Health Community: Neben finanzieller Unterstützung bietet EIT Health erfahrenes Mentoring. Branchenexperten, die selbst erfolgreiche Anträge gestellt haben, helfen Ihnen, Schwachstellen zu identifizieren und gezielt zu verbessern.
- Regionale Wirtschaftsförderungen: Viele bieten kostenlose Beratungsgespräche an. Auch wenn sie nicht speziell auf Digital-Health-Projekte ausgerichtet sind, kennen sie die formalen Anforderungen und können wertvolle Hinweise geben.
- Technology Transfer Offices: Universitäten und Forschungseinrichtungen verfügen oft über solche Büros, die bei der Kommerzialisierung von Forschungsergebnissen helfen. Wenn Ihr Startup aus einem universitären Umfeld stammt, sollten Sie diese Ressourcen unbedingt nutzen.
Häufige Fehler vermeiden
Einige Fehler können selbst die besten Anträge scheitern lassen. Hier ein Überblick, worauf Sie achten sollten:
- Realistische Zeitpläne: Digital-Health-Projekte benötigen oft mehr Zeit, insbesondere bei regulatorischen Genehmigungen. Planen Sie ausreichend Pufferzeiten ein und kommunizieren Sie mögliche Verzögerungen frühzeitig.
- Klare Konkurrenzanalyse: Fördergeber erwarten eine präzise Einschätzung des Wettbewerbs. Aussagen wie „Es gibt keine Konkurrenz“ wirken unprofessionell. Zeigen Sie stattdessen, wie Ihre Lösung sich abhebt.
- Nachhaltigkeitsstrategie: Fördergeber möchten wissen, wie Ihr Unternehmen nach der Förderperiode bestehen bleibt. Entwickeln Sie einen Plan für Anschlussfinanzierungen und die Markteinführung.
- Formale Fehler vermeiden: Unvollständige Angaben, falsche Seitenzahlen, nicht eingehaltene Formatvorgaben oder verpasste Fristen können Ihren Antrag scheitern lassen. Prüfen Sie alle Anforderungen sorgfältig und lassen Sie den Antrag von einer unabhängigen Person gegenlesen.
Besonders wichtig ist, dass Ihr Antrag exakt auf das jeweilige Förderprogramm abgestimmt ist. Jedes Programm hat eigene Ziele und Kriterien. Ein Antrag für EXIST muss anders gestaltet sein als einer für Horizon Europe. Lesen Sie die Richtlinien genau und passen Sie Ihre Argumentation entsprechend an.
Expertenunterstützung für bessere Ergebnisse
Der Digital-Health-Sektor ist komplex, und für Startups kann es eine echte Herausforderung sein, alle verfügbaren Fördermöglichkeiten zu überblicken. Hier kommt professionelle Beratung ins Spiel: Experten können typische Fehler vermeiden und wissen genau, worauf verschiedene Fördergeber besonders Wert legen. Im nächsten Abschnitt zeigt Dr. Sven Jungmann, wie spezialisierte Beratung Ihr Förderprojekt gezielt voranbringen kann.
Von Dr. Sven Jungmann lernen
Dr. Sven Jungmann bringt wertvolle Einblicke in die Bereiche KI, Innovation und Digital Health mit. Seine Erfahrung hilft Startups, die digitale Transformation strategisch zu gestalten und technologische Entwicklungen erfolgreich zu nutzen.
Besonders hilfreich für Digital-Health-Startups sind seine praktischen Kenntnisse über technologische Entwicklungen und den Einsatz von KI im Gesundheitswesen. Diese Expertise ist ein echter Vorteil bei Förderanträgen, da Fördergeber zunehmend innovative Ansätze bevorzugen, die nachhaltige Verbesserungen im Gesundheitssystem bewirken. Seine praxisnahen Einblicke stärken die strategische Ausrichtung Ihrer Förderprojekte.
Dr. Jungmann bietet umfassende Beratungsleistungen für Startups und Investmentfirmen im Digital-Health-Bereich. Dabei deckt er Themen wie KI, Big Data und digitale Plattformen ab – Schlüsselthemen, die bei vielen Förderprogrammen im Fokus stehen. Seine Vorträge zum Innovationsmanagement zeigen, wie interne Prozesse so optimiert werden können, dass Fördermittel nicht nur erfolgreich beantragt, sondern auch effizient eingesetzt werden.
Bildungsressourcen für langfristigen Erfolg
Neben der direkten Beratung spielt kontinuierliche Weiterbildung eine entscheidende Rolle. In einem dynamischen Markt wie Digital Health ist aktuelles Wissen unverzichtbar. Workshops, Seminare und Fachkonferenzen bieten die Möglichkeit, immer auf dem neuesten Stand zu bleiben.
Besonders wertvoll sind Bildungsangebote, die sich auf die praktische Anwendung neuer Technologien konzentrieren. Es ist wichtig zu verstehen, wie technologische Entwicklungen Ihr Geschäftsmodell beeinflussen und wie Sie diese in Ihre Förderstrategie integrieren können. Solche Weiterbildungen helfen, die in der Beratung entwickelten Strategien langfristig umzusetzen.
Auch die Networking-Möglichkeiten bei Bildungsveranstaltungen sind von großem Nutzen. Sie bieten die Gelegenheit, andere Gründer, potenzielle Partner und Vertreter von Förderorganisationen kennenzulernen – Kontakte, die bei der Antragstellung entscheidend sein können.
Investitionen in branchenspezifische Zertifizierungen oder Kurse zu regulatorischen Anforderungen sind ebenfalls empfehlenswert. Digital-Health-Projekte müssen oft strenge Auflagen erfüllen, und entsprechende Qualifikationen im Team können Ihre Glaubwürdigkeit erheblich steigern. Die Teilnahme an internationalen Konferenzen ist eine weitere Möglichkeit, globale Trends frühzeitig zu erkennen und Ihr Projekt entsprechend auszurichten. Viele Förderprogramme bevorzugen Projekte, die über den nationalen Kontext hinaus Wirkung zeigen können.
Fazit: Ihr Weg zum Erfolg mit Fördermitteln im Digital-Health-Bereich
Die bisherigen Ausführungen zeigen, wie wichtig eine durchdachte Vorbereitung, eine klare politische Ausrichtung und professionelle Unterstützung sind. Der Schlüssel zum Erfolg bei der Beantragung von Fördermitteln im Bereich Digital Health liegt in drei Kernfaktoren:
- Strategische Vorbereitung
- Ausrichtung auf Förderkriterien
- Fachkundige Beratung
Strategische Vorbereitung bedeutet, dass Sie Ihr Geschäftsmodell präzise definieren, regulatorische Anforderungen berücksichtigen und eine fundierte Marktanalyse sowie einen realistischen Finanzplan vorlegen. Diese Aspekte sind entscheidend, wie es auch in den vorgestellten Förderprogrammen deutlich wird.
Die Ausrichtung auf Förderkriterien ist ein weiterer zentraler Faktor. Förderprogramme wie Horizon Europe und Digital Europe konzentrieren sich darauf, die digitale Souveränität Europas zu stärken und gesellschaftliche Herausforderungen zu bewältigen. Ihr Antrag sollte klar darlegen, wie Ihre Innovation diese Ziele unterstützt und einen echten Mehrwert bietet.
Fachkundige Beratung kann oft den entscheidenden Unterschied ausmachen. Experten wie Dr. Sven Jungmann unterstützen Startups dabei, ihre Projekte strategisch zu positionieren. Besonders in den Bereichen Künstliche Intelligenz, digitale Innovationen und Gesundheitswesen bringt seine Expertise einen großen Vorteil, da diese Themen in vielen Förderprogrammen im Mittelpunkt stehen.
Der Digital-Health-Markt in Deutschland bietet enorme Chancen für gut vorbereitete Startups. Mit der richtigen Mischung aus innovativer Technologie, strategischer Planung und professioneller Unterstützung können Sie Fördermittel erfolgreich sichern. Nutzen Sie die vorhandenen Ressourcen und Netzwerke – Ihr Projekt hat das Potenzial, einen bedeutenden Einfluss auf das Gesundheitswesen zu nehmen.
FAQs
Welche Hürden müssen Digital-Health-Startups in Deutschland bei der Beantragung von Fördermitteln bewältigen?
Digital-Health-Startups in Deutschland stehen vor einigen Hürden, wenn es darum geht, Fördermittel zu sichern. Eine der größten Herausforderungen ist das komplizierte Förderumfeld. Die Antragsverfahren sind oft zeitaufwendig und mit spezifischen Anforderungen verbunden, die eine gründliche Vorbereitung nötig machen. Besonders in der Wachstumsphase fehlt es häufig an ausreichenden Series-A-Investitionen, was die Möglichkeit, über den deutschen Markt hinaus zu expandieren, deutlich einschränkt.
Ein weiteres Problem ist die starke Abhängigkeit von öffentlichen Fördergeldern. Diese gehen oft mit langsamen Entscheidungsprozessen und strengen Regularien einher. Dadurch sind Startups gezwungen, kreative Ansätze zu entwickeln, um ihre Projekte überzeugend zu präsentieren und die passenden Förderprogramme gezielt auszuwählen.
Wie können Startups im Digital-Health-Bereich ihre Projekte an nationale und EU-Prioritäten anpassen, um bessere Chancen auf Fördermittel zu haben?
Startups im Bereich Digital Health können ihre Chancen auf Fördermittel erheblich steigern, wenn sie ihre Projekte gezielt an den Prioritäten von nationalen und EU-Programmen ausrichten. Dabei spielen einige zentrale Punkte eine Rolle:
- Passende Förderprogramme identifizieren: Das Bundesministerium für Bildung und Forschung (BMBF) bietet Förderungen in Bereichen wie digital unterstützter Gesundheit, Pflege und Technologien zur Steigerung der Lebensqualität an. Besonders kleine und mittlere Unternehmen (KMU) können von speziell zugeschnittenen Zuschüssen profitieren.
- Förderrichtlinien genau beachten: Es ist entscheidend, die Vorgaben der jeweiligen Programme sorgfältig zu prüfen und Projektanträge entsprechend anzupassen. Häufig sind zweistufige Verfahren mit festen Fristen für die Einreichung von Projektskizzen vorgesehen.
- EU-Kriterien berücksichtigen: KMU, die den EU-Kriterien entsprechen, können sich zusätzliche Vorteile wie Bonuszahlungen sichern. Eine genaue Prüfung dieser Anforderungen kann sich daher lohnen.
Eine gründliche Vorbereitung und die präzise Ausrichtung Ihrer Projekte an den jeweiligen Vorgaben können den entscheidenden Unterschied machen, um die benötigten Fördermittel zu erhalten.
Wie können Netzwerke und Mentoring-Programme wie EIT Health Digital-Health-Startups unterstützen?
Netzwerke und Mentoring-Programme wie EIT Health spielen eine zentrale Rolle für Digital-Health-Startups. Sie ermöglichen Zugang zu Expertenwissen, eröffnen Türen zu neuen Märkten und schaffen Verbindungen zu potenziellen Investoren. Durch den Austausch mit erfahrenen Mentoren und anderen Innovatoren können Startups ihre Geschäftsideen verfeinern und effizienter in die Tat umsetzen.
EIT Health bietet gezielte Programme, die speziell darauf ausgerichtet sind, neue Lösungen im Gesundheitsbereich zu entwickeln. Neben praktischer Unterstützung schaffen diese Programme eine Plattform, um mit wichtigen Akteuren der Branche in Kontakt zu treten und langfristige Partnerschaften aufzubauen.
Verwandte Blogbeiträge
- Wie KI Gesundheitsorganisationen transformiert
- Studie: Zukunftstrends bei digitalen Kompetenzen im Gesundheitswesen
- Wie man Innovationserfolg mit KPIs misst
- AI in Healthcare: Skalierung jenseits von Pilotprojekten
Integration von KI-Diagnostik in klinische Abläufe
Die Integration von KI-Diagnostik verändert die medizinische Praxis in Deutschland grundlegend. KI-Systeme analysieren medizinische Daten wie Bilder und Laborergebnisse, um präzisere und schnellere Diagnosen zu ermöglichen. Gleichzeitig entlasten sie das Personal, reduzieren Fehler und verbessern die Patientenversorgung. Doch der Einsatz erfordert eine leistungsfähige IT-Infrastruktur, strenge Einhaltung von Datenschutz- und Regulierungsstandards sowie umfassende Schulungen für das Personal.
Kernpunkte:
- Vorteile: Präzisere Diagnosen, Zeitersparnis, Fehlerreduktion, Entlastung des Personals.
- Technische Anforderungen: Dateninteroperabilität (z. B. HL7 FHIR), leistungsstarke IT-Systeme, Cybersicherheit.
- Regulierung: MDR, DSGVO und EU-KI-Verordnung stellen hohe Anforderungen an Sicherheit und Transparenz.
- Ethische Aspekte: Nachvollziehbarkeit der KI-Entscheidungen, Schutz der Patientendaten, Vermeidung von Bias.
- Einführung: Schrittweise Integration – von Pilotprojekten über Schulungen bis zur Anpassung von Arbeitsabläufen.
Die erfolgreiche Umsetzung hängt von klaren Strategien, einer soliden Infrastruktur und der Akzeptanz durch das medizinische Personal ab. Einrichtungen, die diese Herausforderungen meistern, können die Vorteile der KI optimal nutzen.
Wo und Wie KI-Applikationen integrieren? - KI in der Medizin by Felix Nensa & MedMile
Voraussetzungen und Anforderungen für die Integration
Um den Einsatz von KI-Diagnostik erfolgreich in den klinischen Alltag zu integrieren, sind sorgfältige Vorbereitungen auf verschiedenen Ebenen notwendig. Ohne die richtigen technischen, rechtlichen und organisatorischen Grundlagen bleibt das Potenzial solcher Technologien ungenutzt.
Technische Infrastruktur-Anforderungen
Die technische Infrastruktur bildet das Rückgrat jeder KI-Integration im Gesundheitswesen. Ein zentraler Punkt ist die Dateninteroperabilität: KI-Systeme müssen problemlos mit bestehenden Krankenhausinformationssystemen (KIS) und Praxisverwaltungssystemen kommunizieren können. Standards wie HL7 FHIR oder DICOM sollten daher bereits implementiert sein.
Auch die IT-Infrastruktur muss leistungsfähig genug sein. KI-Anwendungen, insbesondere in der Bildanalyse, benötigen hohe Rechenkapazitäten. Viele Einrichtungen setzen auf Cloud-basierte Lösungen, die flexibel skalierbar sind. Dabei sind jedoch die strengen Datenschutzvorgaben des deutschen Gesundheitswesens zu beachten.
Ein weiterer wichtiger Aspekt ist die Cybersicherheit. Regelmäßige Sicherheitsupdates, verschlüsselte Datenübertragungen und sichere Authentifizierungsverfahren sind unverzichtbar. Zudem müssen Backup- und Wiederherstellungsstrategien so gestaltet sein, dass sie den Anforderungen des Gesundheitswesens gerecht werden – denn Ausfälle können in kritischen Situationen gravierende Folgen haben.
Die Netzwerkinfrastruktur sollte ebenfalls für die Übertragung großer Datenmengen optimiert sein. Radiologische Bilder und andere medizinische Daten können mehrere Gigabyte umfassen. Eine unzureichende Bandbreite würde die Effizienz der KI-Anwendungen erheblich beeinträchtigen.
Sobald die technische Grundlage geschaffen ist, rücken rechtliche Rahmenbedingungen und die Schulung des Personals in den Fokus.
Regulatorische und rechtliche Compliance
Die Einhaltung gesetzlicher Vorgaben ist ein Muss. Wie bereits im Regulierungsüberblick erwähnt, sind umfassende Dokumentationen, Risikobewertungen und klinische Validierungen erforderlich.
Die Datenschutz-Grundverordnung (DSGVO) und das Bundesdatenschutzgesetz setzen klare Grenzen für den Umgang mit Gesundheitsdaten. Patientendaten sollten, wo immer möglich, pseudonymisiert oder anonymisiert verarbeitet werden. Die Zustimmung der Patienten muss transparent und verständlich eingeholt werden.
Die Risikoklassifizierung der KI-Systeme spielt eine entscheidende Rolle: Hochrisiko-Anwendungen unterliegen strengeren Vorgaben. Eine gründliche Risikobewertung zu Beginn des Projekts hilft, die notwendigen Maßnahmen zu identifizieren.
Auch die Dokumentationspflichten sind umfangreich. Dazu gehören technische Dokumentationen, Protokolle über Systementscheidungen, Trainingsverfahren und Leistungsmetriken. Diese Unterlagen müssen jederzeit für Prüfungen durch Behörden oder Auditoren verfügbar sein.
Nicht zuletzt ist die Haftungsfrage zu klären. Klare Vereinbarungen zwischen Ärzten und KI-Anbietern sind notwendig, wobei die rechtliche Verantwortung für medizinische Entscheidungen weiterhin beim behandelnden Arzt liegt.
Personalschulung und Change Management
Der Erfolg einer KI-Integration hängt maßgeblich vom Menschen ab. Die digitalen Kompetenzen des medizinischen Personals müssen gezielt gefördert werden, da die Vorkenntnisse im Umgang mit digitalen Technologien oft stark variieren.
Schulungsprogramme sollten sowohl die technischen als auch die medizinischen Grundlagen der KI-Systeme abdecken. Es ist wichtig, dass das Personal versteht, wie die KI zu ihren Empfehlungen kommt, um diese kritisch hinterfragen zu können. Praktische Übungen mit realen Fallbeispielen haben sich dabei als besonders hilfreich erwiesen.
Da Widerstand gegen Veränderungen oft ein Hindernis darstellt, ist es wichtig, diesen aktiv anzugehen. Transparente Kommunikation über die Vorteile der KI und die Einbindung von Meinungsführern im Team können die Akzeptanz fördern. Die Botschaft sollte dabei klar sein: KI unterstützt das Personal, ersetzt es aber nicht.
Kontinuierliche Weiterbildung ist essenziell, da KI-Systeme durch Updates und neue Trainingszyklen ständig weiterentwickelt werden. Regelmäßige Auffrischungskurse und ein internes Expertennetzwerk helfen, das Wissen aktuell zu halten.
Auch die Arbeitsabläufe müssen an die neuen Technologien angepasst werden. Dies kann eine Umgestaltung etablierter Prozesse erfordern, die kurzfristig zu Effizienzverlusten führen kann. Eine schrittweise Einführung mit ausreichenden Übergangszeiten minimiert solche Störungen.
Schließlich sind Feedback-Mechanismen zwischen dem Personal und der IT-Abteilung entscheidend. Regelmäßige Rückmeldungen und Anpassungen auf Basis der Erfahrungen der Anwender sorgen dafür, dass die KI-Systeme optimal in den klinischen Alltag integriert werden.
Schritt-für-Schritt-Implementierungsleitfaden
Die Einführung von KI-Diagnostik erfordert einen gut durchdachten, sicheren und strukturierten Ansatz. Mit einer klaren Strategie lassen sich Risiken minimieren und der Nutzen maximieren. Der erste Schritt besteht darin, die spezifischen Anforderungen und Einsatzmöglichkeiten zu ermitteln.
Bewertung des klinischen Bedarfs
Um KI sinnvoll einzusetzen, müssen konkrete Anwendungsbereiche identifiziert werden, in denen sie einen echten Mehrwert bietet. Nicht jede medizinische Disziplin eignet sich gleichermaßen für KI. Die Radiologie ist ein gutes Beispiel, da hier digitale Bilddaten und standardisierte Bewertungsmethoden bereits etabliert sind.
Eine systematische Bedarfsanalyse sollte sich auf folgende Fragen konzentrieren: Welche diagnostischen Prozesse sind besonders zeitaufwendig oder fehleranfällig? Wo fehlt es an Fachpersonal? In welchen Bereichen könnten KI-basierte Zweitmeinungen die Diagnosequalität verbessern? Solche Überlegungen helfen, die Bereiche mit dem größten Potenzial zu identifizieren.
Ein weiterer wichtiger Faktor ist die Verfügbarkeit hochwertiger, strukturierter Daten. Bereiche mit gut dokumentierten und digitalisierten Informationen bieten eine solide Grundlage für den Einsatz von KI.
Die Erfolgsmessung sollte von Anfang an eingeplant werden. Klare Kennzahlen wie Diagnosegeschwindigkeit, Genauigkeit oder Zufriedenheit der Patienten ermöglichen später eine objektive Bewertung des Nutzens.
Auswahl von Tools und Anbietern
Die Wahl des richtigen KI-Systems und Anbieters ist entscheidend für den Projekterfolg. In Deutschland ist eine CE-Kennzeichnung und eine Zulassung als Medizinprodukt zwingend erforderlich. Systeme ohne diese Zertifizierungen dürfen nicht in der klinischen Praxis eingesetzt werden.
Technische Aspekte wie Kompatibilität und Datenschutz spielen eine zentrale Rolle. Das KI-System muss problemlos mit Krankenhausinformationssystemen, PACS und anderen Anwendungen zusammenarbeiten. Proprietäre Schnittstellen, die zu Abhängigkeiten von einzelnen Anbietern führen, sollten vermieden werden.
Die Einhaltung der DSGVO ist unerlässlich. Anbieter müssen nachweisen, dass sie die strengen Anforderungen an den Schutz von Gesundheitsdaten erfüllen. Diese Vorgaben sollten vertraglich klar geregelt sein.
Wissenschaftlich fundierte Validierungen sind ein Muss. Anbieter sollten peer-reviewte Studien vorlegen, die die Leistungsfähigkeit ihrer Algorithmen belegen. Besonders wichtig sind Validierungsstudien mit Patientendaten aus Deutschland oder Europa, da sich demografische Unterschiede auf die Ergebnisse auswirken können.
Auch die Kostenstruktur sollte transparent sein. Eine gründliche Total-Cost-of-Ownership-Analyse hilft, die langfristigen finanziellen Auswirkungen abzuschätzen.
Pilotierung und Validierung
Bevor ein KI-System flächendeckend eingeführt wird, sollte es in einem kontrollierten Pilotprojekt getestet werden. Dieser Ansatz minimiert Risiken und erlaubt es, wertvolle Erfahrungen zu sammeln. Die Pilotphase sollte in einem überschaubaren Bereich mit engagierten Mitarbeitenden durchgeführt werden, die später als Multiplikatoren dienen können.
Während der Pilotphase sollten die Ergebnisse des KI-Systems mit etablierten Diagnoseverfahren verglichen werden. Dieser parallele Ansatz ermöglicht eine objektive Bewertung der Systemleistung und schafft Vertrauen bei den Nutzern.
Feedback ist in dieser Phase entscheidend. Regelmäßige Umfragen, Workshops und Gespräche helfen, Schwachstellen zu identifizieren und Verbesserungen vorzunehmen. Besonders wichtig sind Rückmeldungen zur Benutzerfreundlichkeit, Zeitersparnis und diagnostischen Qualität.
Eine gründliche Dokumentation der Erfahrungen während der Pilotphase ist unerlässlich. Sie dient nicht nur der internen Qualitätssicherung, sondern auch als Nachweis gegenüber Regulierungsbehörden. Zudem können erfolgreiche Ansätze übernommen und Fehler vermieden werden.
Die Arbeitsabläufe sollten schrittweise angepasst werden. Die Integration eines KI-Systems erfordert oft Veränderungen bestehender Prozesse, die in der Pilotphase getestet und optimiert werden können.
Workflow-Integration und Schulung
Für eine erfolgreiche Einführung müssen KI-Systeme nahtlos in bestehende Arbeitsabläufe integriert werden. Sie sollten den klinischen Alltag erleichtern, nicht verkomplizieren. Oft sind Anpassungen an etablierten Prozessen notwendig, um die neuen Möglichkeiten optimal zu nutzen.
Schulungen spielen eine zentrale Rolle. Sie sollten auf die Bedürfnisse der verschiedenen Berufsgruppen zugeschnitten sein und praxisnah gestaltet werden. Hands-on-Training mit realen Fällen hat sich als besonders effektiv erwiesen. Es reicht nicht aus, die Systeme theoretisch zu erklären – das Personal muss die Möglichkeit haben, sie in einer sicheren Umgebung auszuprobieren und praktische Erfahrungen zu sammeln.
sbb-itb-49a712f
Häufige Herausforderungen und praktische Lösungen
Die Integration von KI-Diagnostik in den klinischen Alltag bringt eine Vielzahl von Herausforderungen mit sich. Neben den technischen und organisatorischen Grundlagen treten im praktischen Einsatz zusätzliche Hürden auf.
Datenqualität und Interoperabilität
Ein großes Problem im deutschen Gesundheitssystem ist der Umgang mit fragmentierten und unstrukturierten Gesundheitsdaten. Die isolierten Datensilos erschweren die Nutzung von KI-Anwendungen erheblich, da sie den Zugang zu qualitativ hochwertigen Trainingsdaten und die praktische Umsetzung behindern [1].
Ein positives Beispiel liefert die Universitätsmedizin Essen (UME). Mit ihrer FHIR-Plattform konnten bis Anfang 2025 über 1,6 Billionen Ressourcen integriert und mehr als 1,5 Millionen Patienten verwaltet werden. Beeindruckend ist auch das tägliche Wachstum: Rund 600.000 neue Ressourcen werden jeden Tag hinzugefügt [1].
Praktische Ansätze zur Lösung dieses Problems umfassen die Einführung von FHIR-Standards, gezielte Investitionen in die Datenbereinigung sowie die Strukturierung vorhandener Informationen. Neben den technischen Aspekten rücken jedoch auch ethische und rechtliche Fragen immer stärker in den Fokus.
Ethische und rechtliche Herausforderungen
Ein zentraler Punkt ist die transparente Kommunikation mit den Patienten. Sie müssen genau darüber informiert werden, wie ihre Daten verwendet werden und welche Rolle KI im Diagnoseprozess spielt. Trotz der Unterstützung durch KI bleibt die Verantwortung für die Diagnose letztlich beim behandelnden Arzt. Um die Entscheidungswege nachvollziehbar zu machen, ist eine lückenlose Dokumentation essenziell.
Akzeptanz der Mitarbeiter und digitale Kompetenzen
Die Einführung von KI-Technologien kann bei Mitarbeitern Unsicherheiten auslösen – sei es die Angst vor Arbeitsplatzverlust oder das Gefühl, mit den technologischen Anforderungen nicht Schritt halten zu können. Deshalb sind offene Kommunikation und die frühzeitige Einbindung der Belegschaft entscheidend.
Da die digitalen Kompetenzen innerhalb eines Teams oft stark variieren, ist ein differenzierter Ansatz notwendig. Jüngere Mitarbeiter sind häufig technikaffiner, während erfahrenere Fachkräfte intensivere Unterstützung benötigen. Generationsübergreifende Schulungen und der Einbezug von Meinungsführern aus verschiedenen Abteilungen können die Akzeptanz fördern. Regelmäßige Feedback-Runden und das Feiern kleiner Erfolge tragen dazu bei, die Motivation aufrechtzuerhalten.
Kosten und ROI-Berechnung
Die Einführung von KI ist mit erheblichen Investitionen verbunden. Dazu gehören Kosten für Software, Hardware-Upgrades, Schulungen und Wartung. Eine realistische Kalkulation der Kosten ist daher unverzichtbar.
Laut einer Umfrage glauben 64 % der deutschen Gesundheitsentscheider, dass KI das Gesundheitssystem grundlegend verändern wird [3]. Dennoch haben bisher nur 30 % der Gesundheits-CEOs KI-Lösungen eingeführt [3]. Das Potenzial ist jedoch enorm: Es wird geschätzt, dass die Gesundheitsausgaben in Europa in den nächsten zehn Jahren um einen dreistelligen Milliardenbetrag gesenkt werden könnten [3].
Für eine fundierte ROI-Berechnung sollte der Fokus auf kostenintensiven Krankheitsbereichen liegen. Hier können präzisere Diagnosen, frühzeitige Erkennung und personalisierte Behandlungspläne erhebliche Einsparungen ermöglichen. Auch die Automatisierung von Routineaufgaben kann die Produktivität steigern und sollte in die Kalkulation einfließen. Erfahrungen aus der Schweiz, etwa mit arztbasierten Call-Centern wie Medgate, Medi24 oder Sante24, zeigen, dass durch solche Ansätze sowohl die Überweisungsqualität verbessert als auch Kosten gesenkt werden konnten – und das über einen Zeitraum von rund zehn Jahren [2].
Ethische, rechtliche und regulatorische Überlegungen
Die Einführung von KI-Diagnostik bringt eine Vielzahl an ethischen, rechtlichen und regulatorischen Fragen mit sich, die sorgfältig adressiert werden müssen. Nach der Betrachtung technischer und organisatorischer Aspekte folgt hier ein genauerer Blick auf diese wichtigen Themen.
Ethische Herausforderungen in der KI-Diagnostik
Transparenz und Nachvollziehbarkeit sind zentrale ethische Anforderungen. Patienten haben ein Recht darauf zu wissen, wann und wie KI-Systeme bei ihrer Diagnose zum Einsatz kommen. Doch die oft undurchsichtige "Black Box"-Natur vieler Algorithmen macht es schwierig, die Entscheidungswege vollständig offenzulegen.
Die informierte Einwilligung muss an die Nutzung von KI angepasst werden. Patienten sollten genau verstehen, welche Daten für die Analyse verwendet werden und welche Auswirkungen dies auf ihre Behandlung haben könnte.
Fairness und die Vermeidung von Bias sind ebenfalls entscheidend. KI-Systeme können Vorurteile aus den Trainingsdaten übernehmen, was dazu führen kann, dass bestimmte Patientengruppen benachteiligt werden – insbesondere solche, die in den Datensätzen unterrepräsentiert sind.
Darüber hinaus ist die Wahrung der Entscheidungsfreiheit der Patienten unerlässlich. Jeder Patient sollte die Möglichkeit haben, einer KI-gestützten Diagnose zu widersprechen und eine rein menschliche Beurteilung zu verlangen.
Deutsche Regulierungskonformität
Neben ethischen Überlegungen müssen auch die regulatorischen Anforderungen eingehalten werden. In Deutschland spielen dabei verschiedene gesetzliche Rahmenwerke eine Rolle:
- Die Medizinprodukteverordnung (MDR) legt je nach Risikokategorie der KI-Systeme unterschiedliche Anforderungen fest. Systeme mit höherem Risiko unterliegen strengeren Auflagen, etwa hinsichtlich klinischer Studien und Dokumentation.
- Die EU-KI-Verordnung (AI Act), die schrittweise ab 2024 umgesetzt wird, stellt zusätzliche Anforderungen an Hochrisiko-KI-Systeme im Gesundheitswesen. Dazu gehören Vorgaben zu Risikomanagement, Datenqualität, Transparenz und menschlicher Kontrolle.
- Die DSGVO verlangt eine rechtmäßige, zweckgebundene und sparsame Verarbeitung von Daten. Besonders für das Training von KI-Systemen mit Gesundheitsdaten ist eine spezifische Rechtsgrundlage erforderlich.
- Das Sozialgesetzbuch V (SGB V) regelt, welche KI-basierten Leistungen von Krankenkassen erstattet werden. Der Gemeinsame Bundesausschuss (G-BA) bewertet dabei den Nutzen und die Wirtschaftlichkeit neuer Technologien.
Haftung bei KI-unterstützten Entscheidungen
Die Frage der Haftung ist ein weiterer zentraler Punkt, der über die regulatorischen Anforderungen hinausgeht und spezifische interne Regelungen erforderlich macht.
- Verantwortung: Der behandelnde Arzt bleibt rechtlich verantwortlich und muss die Empfehlungen der KI kritisch hinterfragen. Eine automatische Übernahme der Ergebnisse ist nicht zulässig.
- Dokumentationspflichten: Der Einsatz von KI erweitert die Anforderungen an die Dokumentation. Ärzte müssen nachvollziehbar festhalten, welche KI-Systeme genutzt wurden, welche Ergebnisse diese lieferten und wie diese in die Diagnose eingeflossen sind.
- Produkthaftung: Hersteller von KI-Systemen müssen ihre Entwicklungsprozesse, Tests und Validierungen umfassend dokumentieren. Bei Fehldiagnosen können sowohl Ärzte als auch Hersteller haftbar gemacht werden.
- Versicherungsschutz: Krankenhäuser und Praxen sollten sicherstellen, dass ihre Berufshaftpflichtversicherung auch Schäden abdeckt, die durch KI-gestützte Behandlungen entstehen.
Vergleichstabelle: Regulatorische Anforderungen nach Risikokategorie
| Risikokategorie | Beispiele | MDR-Klasse | Klinische Studien | Benannte Stelle | CE-Kennzeichnung | KI-VO Anforderungen |
|---|---|---|---|---|---|---|
| Niedriges Risiko | Wellness-Apps, einfache Datenauswertung | Klasse I | Nicht erforderlich | Nein | Selbstzertifizierung | Grundlegende Transparenz |
| Mittleres Risiko | Bildanalyse für Screening | Klasse IIa | Begrenzte klinische Daten | Ja | Erforderlich | Risikomanagement, Datenqualität |
| Hohes Risiko | Diagnostische Bildgebung, Therapieempfehlungen | Klasse IIb | Umfangreiche klinische Studien | Ja | Erforderlich | Vollständige Konformitätsbewertung |
| Sehr hohes Risiko | Lebenserhaltende Systeme, chirurgische Robotik | Klasse III | Randomisierte kontrollierte Studien | Ja | Erforderlich | Höchste Sicherheitsanforderungen |
Die Umsetzung dieser Anforderungen erfordert eine enge Zusammenarbeit zwischen Klinikleitung, IT-Abteilung, Rechtsberatern und Ärzten. Regelmäßige Schulungen und klar definierte interne Leitlinien sind dabei essenziell, um sowohl die gesetzlichen Vorgaben zu erfüllen als auch die Vorteile der KI-Diagnostik sicher und effektiv zu nutzen.
Fazit
Die Einführung von KI-Diagnostik im Gesundheitswesen ist ein komplexer und schrittweiser Prozess, der sorgfältige Planung, technisches Know-how und organisatorische Anpassungen erfordert. Der Erfolg hängt davon ab, wie gut Krankenhäuser und Praxen technische Infrastruktur, rechtliche Anforderungen und ethische Überlegungen miteinander in Einklang bringen. Hier sind einige der wichtigsten Aspekte zusammengefasst:
Zentrale Erkenntnisse
Strukturierte Umsetzung und regelmäßige Überprüfung sind unverzichtbar. Eine schrittweise Einführung, angefangen bei einer detaillierten Bedarfsanalyse über Pilotprojekte bis hin zur vollständigen Integration, hilft Risiken zu minimieren und die Erfolgschancen zu erhöhen. Durch kontinuierliche Evaluation können Arbeitsabläufe angepasst und optimiert werden, um den Nutzen weiter zu steigern.
Schulungen und klare Compliance-Regeln fördern Akzeptanz und vermeiden rechtliche Probleme. Regelmäßige Weiterbildung und praxisorientierte Trainings vermitteln nicht nur das nötige Wissen, sondern helfen auch, Berührungsängste abzubauen. Die Einhaltung von Vorschriften wie der MDR, der EU-KI-Verordnung und der DSGVO erfordert eine enge Zusammenarbeit zwischen IT-Experten, Juristen und der Klinikleitung.
Qualitativ hochwertige und strukturierte Daten sind unerlässlich. Investitionen in die Bereinigung, Standardisierung und Interoperabilität von Daten sind oft entscheidender für den Projekterfolg als die Wahl des eigentlichen KI-Systems. Diese Grundlagen sichern langfristig die Effizienz und Genauigkeit der Diagnostik.
Zukunft der KI im deutschen Gesundheitswesen
Mit diesen Grundlagen wird KI zweifellos eine zentrale Rolle in der Zukunft der deutschen Medizin spielen. Deutschland befindet sich an einem entscheidenden Punkt in der Digitalisierung des Gesundheitswesens. Die schrittweise Umsetzung der EU-KI-Verordnung ab 2024 bietet einen rechtlichen Rahmen, der Innovationen fördert und gleichzeitig die Patientensicherheit gewährleistet. Parallel dazu stärken Initiativen wie die Telematikinfrastruktur und das Elektronische Patientendossier die Interoperabilität – ein Schlüsselfaktor für den erfolgreichen Einsatz von KI.
Die kommenden Jahre werden zeigen, welche Einrichtungen die Integration von KI erfolgreich meistern. Dabei wird weniger die Geschwindigkeit der Einführung entscheidend sein, sondern vielmehr die Qualität der Umsetzung. Investitionen in Infrastruktur, Schulungen und Prozessverbesserungen sind der Schlüssel zu einer Medizin, die präziser, effizienter und stärker auf die Bedürfnisse der Patienten ausgerichtet ist.
Dr. Sven Jungmann begleitet Organisationen mit Vorträgen und Beratungen, um KI-Projekte im Gesundheitswesen optimal umzusetzen. Mit seiner Erfahrung in digitaler Gesundheit und Innovationsmanagement unterstützt er Einrichtungen dabei, die digitale Transformation erfolgreich zu gestalten und das Potenzial der KI-Diagnostik voll auszuschöpfen.
Die Integration von KI-Diagnostik ist weit mehr als ein technisches Update – sie ist ein Schritt hin zu einer Medizin, die nicht nur effizienter, sondern auch menschlicher wird. Denn sie schenkt Ärzten mehr Zeit für das, was wirklich zählt: die Behandlung ihrer Patienten.
FAQs
Welche technischen und organisatorischen Voraussetzungen sind notwendig, um KI-Diagnostik erfolgreich in den Klinikalltag zu integrieren?
Um künstliche Intelligenz (KI) erfolgreich in den Klinikalltag einzubinden, brauchen Krankenhäuser flexible und sichere Dateninfrastrukturen, die den Austausch von Patientendaten ermöglichen. Wichtig ist, dass diese Systeme auf offenen Standards beruhen, damit unterschiedliche Technologien miteinander kompatibel sind und reibungslos zusammenarbeiten können.
Ebenso essenziell ist die Einführung von ethischen Richtlinien und klaren Abläufen, um den verantwortungsvollen Einsatz von KI sicherzustellen. Dazu gehört der Schutz von sensiblen Patientendaten, die Minimierung von Verzerrungen (Bias) in den Algorithmen und die gezielte Schulung des medizinischen Personals im Umgang mit KI-Systemen. Eine enge Zusammenarbeit zwischen IT-Experten, medizinischem Fachpersonal und der Klinikleitung spielt dabei eine Schlüsselrolle.
Wie können medizinische Einrichtungen sicherstellen, dass KI-Diagnosesysteme den Datenschutz- und Sicherheitsanforderungen entsprechen?
Um sicherzustellen, dass KI-Diagnosesysteme den Anforderungen an Datenschutz und Sicherheit gerecht werden, sollten medizinische Einrichtungen einige wesentliche Schritte unternehmen. Dazu zählt vor allem der Aufbau sicherer und kompatibler Dateninfrastrukturen, die den Schutz sensibler Informationen gewährleisten. Ebenso entscheidend ist die strikte Einhaltung der Datenschutz-Grundverordnung (DSGVO) sowie regelmäßige Prüfungen, um mögliche Sicherheitslücken frühzeitig zu erkennen und zu beheben.
Ein weiterer wichtiger Aspekt ist die Entwicklung klarer ethischer Leitlinien für den Einsatz von KI. Dabei muss sichergestellt werden, dass die verwendeten Datensätze von hoher Qualität sind, anonymisiert vorliegen und keine Verzerrungen enthalten. Die seit dem 1. August 2024 gültige EU-KI-Verordnung legt zudem spezifische Anforderungen für sogenannte hochriskante KI-Systeme fest. Diese umfassen unter anderem Mechanismen zur Risikominimierung sowie transparente und verständliche Benutzerinformationen. Mit diesen Maßnahmen können Kliniken nicht nur die gesetzlichen Vorgaben erfüllen, sondern auch das Vertrauen von Patienten und Mitarbeitenden nachhaltig stärken.
Wie kann medizinisches Personal optimal auf den Einsatz von KI-Diagnostik vorbereitet und deren Akzeptanz gefördert werden?
Um medizinisches Personal auf die Nutzung von KI-Diagnostik vorzubereiten und deren Akzeptanz zu steigern, sind gezielte Strategien unverzichtbar. Schulungen und Fortbildungen sollten im Mittelpunkt stehen, um digitale Fähigkeiten zu stärken und ein fundiertes Verständnis für die Möglichkeiten und Grenzen von KI zu schaffen. Dies gibt den Fachkräften die nötige Sicherheit im Umgang mit neuen Technologien.
Vertrauen ist dabei ein Schlüsselfaktor: KI-Anwendungen müssen transparent sein, damit die zugrunde liegenden Daten und Entscheidungsprozesse nachvollziehbar bleiben. Ebenso wichtig ist die reibungslose Integration von KI-Systemen in bestehende Arbeitsabläufe, um den klinischen Alltag zu erleichtern, anstatt zusätzliche Hürden zu schaffen.
Auch die Kommunikation mit Patient:innen spielt eine entscheidende Rolle. Ein offener Dialog über den Einsatz von KI kann Bedenken abbauen und das Vertrauen sowohl bei den Behandelnden als auch bei den Patient:innen stärken. So kann KI zu einem wertvollen Hilfsmittel im Gesundheitswesen werden.
Verwandte Blogbeiträge
- KI im Gesundheitswesen: 7 praktische Anwendungen
- KI-Implementierung: Häufige Fragen beantwortet
- KI-gestützte Dokumentation: 5 Vorteile für Ärzte
- Wie generative KI Ärzte bei Diagnosen unterstützt
Generative KI in der Arzneimittelanalyse erklärt
Generative KI verändert die Analyse von Arzneimitteln, indem sie Wechselwirkungen besser erkennt und personalisierte Therapien unterstützt. Sie analysiert große Datenmengen, erkennt komplexe Zusammenhänge und hilft dabei, Risiken zu minimieren. In Deutschland wird ihr Einsatz durch strenge Datenschutz- und Sicherheitsvorgaben geregelt, während sie in der Praxis bereits bei der Vorhersage von Wechselwirkungen, der personalisierten Medizin und der Arzneimittelsicherheit Anwendung findet.
Wichtige Punkte:
- Vorhersage von Wechselwirkungen: KI erkennt Risiken, die für Menschen schwer erkennbar sind.
- Personalisierte Medizin: Therapien werden individuell angepasst.
- Pharmakovigilanz: Frühzeitige Erkennung von Sicherheitsproblemen.
- Technologien: Machine Learning, NLP und große Sprachmodelle (LLMs).
- Herausforderungen: Datenqualität, Erklärbarkeit und Integration in bestehende Systeme.
Generative KI bietet großes Potenzial, erfordert aber klare rechtliche Rahmenbedingungen, ethische Abwägungen und moderne IT-Infrastrukturen. Ihre Zukunft liegt in der Kombination verschiedener Datenquellen und der Entwicklung erklärbarer Modelle.
KI in der Medikamentenentwicklung: Prof. Dr. Andrea Volkamer (Charité Berlin)
Wie generative KI in der pharmazeutischen Analyse funktioniert
Generative KI hat das Potenzial, die pharmazeutische Analyse auf ein neues Niveau zu heben. Sie hilft dabei, Arzneimittelanalysen effizienter zu gestalten, indem sie Wechselwirkungen vorhersagt, Therapien individuell anpasst und die Überwachung von Arzneimittelsicherheit verbessert.
Vorhersage von Arzneimittel-Wechselwirkungen
Eine der Stärken generativer KI liegt in der Fähigkeit, riesige Datenmengen zu analysieren. Sie untersucht chemische Eigenschaften, Nebenwirkungen, Stoffwechselwege und klinische Studiendaten, um potenzielle Wechselwirkungen zu erkennen. Besonders bei komplexen Medikamentenkombinationen – etwa bei Patienten, die mehrere Medikamente gleichzeitig einnehmen – kann die KI Muster identifizieren, die für den Menschen schwer zu erkennen sind. Dabei berücksichtigt sie individuelle Faktoren wie Alter, Gewicht, Nierenfunktion und genetische Variationen, um personalisierte Risikoeinschätzungen zu ermöglichen.
Unterstützung der personalisierten Medizin
Die personalisierte Medizin profitiert enorm von der Fähigkeit der KI, individuelle Patientendaten zu analysieren. Genetische Marker, Laborwerte und Behandlungshistorien werden ausgewertet, um Dosierungen und Therapiepläne optimal anzupassen. Doch die KI bleibt nicht bei der Erstdiagnose stehen: Sie überwacht kontinuierlich Verlaufsdaten, um bei unerwarteten Reaktionen oder Nebenwirkungen Anpassungen vorzunehmen. Zusätzlich fließen Daten aus elektronischen Patientenakten ein, wodurch seltene oder langfristige Effekte erkannt und in künftige Empfehlungen integriert werden können.
Verbesserung der Pharmakovigilanz
Die Überwachung der Arzneimittelsicherheit – auch als Pharmakovigilanz bekannt – wird durch KI deutlich effektiver. Sie analysiert kontinuierlich Daten aus elektronischen Patientenakten, Laborberichten und Notaufnahmen, um frühzeitig Warnsignale zu erkennen. Dabei geht sie über offensichtliche Sicherheitsprobleme hinaus: Selbst indirekte Hinweise, wie ein Anstieg bestimmter Laborwerte oder vermehrte Notaufnahmen, können durch automatisierte Analysen aufgedeckt werden. Diese präzisen Einblicke tragen dazu bei, die Patientensicherheit zu verbessern und Risiken im deutschen Gesundheitssystem schneller zu identifizieren und zu minimieren.
Technologien hinter generativer KI in der Arzneimittelanalyse
Die Basis generativer KI in der Arzneimittelanalyse liegt in hochentwickelten Algorithmen und Datenverarbeitungstechniken. Diese ermöglichen es, komplexe pharmazeutische Daten zu entschlüsseln, zu analysieren und daraus verwertbare Informationen zu gewinnen. Im Folgenden werden einige der wichtigsten Technologien genauer beleuchtet.
Machine Learning und Deep Learning Methoden
Neuronale Netzwerke sind das Herzstück moderner KI-Systeme in der Pharmazie. Diese Netzwerke bestehen aus miteinander verbundenen Knoten, die Informationen verarbeiten. Convolutional Neural Networks (CNNs) analysieren beispielsweise molekulare Strukturen und erkennen chemische Muster, während Recurrent Neural Networks (RNNs) zeitliche Muster in Patientendaten nachvollziehen können.
Natural Language Processing (NLP) ist ein weiterer entscheidender Baustein. Diese Technologie extrahiert relevante Informationen aus unstrukturierten Texten wie Studienberichten, Arztbriefen oder Nebenwirkungsmeldungen. Transformer-Modelle, wie sie in NLP eingesetzt werden, können komplexe Verbindungen zwischen Arzneimitteln und ihren Wirkungen erkennen.
Reinforcement Learning wird genutzt, um Therapieempfehlungen zu optimieren. Durch kontinuierliches Lernen aus Behandlungsverläufen passt sich das System dynamisch an, indem es erfolgreichere Ansätze priorisiert. Diese Methode ist besonders hilfreich bei der Dosisanpassung oder der Entwicklung personalisierter Therapiepläne.
Funktionsweise großer Sprachmodelle (LLMs)
Große Sprachmodelle (Large Language Models, LLMs) bieten weit mehr als einfache Textanalysen. Sie können den Kontext medizinischer Begriffe verstehen und Verbindungen zwischen scheinbar isolierten Informationen herstellen.
Die Tokenisierung zerlegt medizinische Texte in ihre kleinsten Bestandteile. Ein Begriff wie "Acetylsalicylsäure" wird nicht nur als Wort erkannt, sondern auch mit bekannten Eigenschaften, Wechselwirkungen und Wirkungen verknüpft. Diese semantische Verarbeitung ermöglicht es, auch subtile Zusammenhänge zu erkennen.
Attention-Mechanismen spielen eine zentrale Rolle bei der Priorisierung relevanter Informationen. Wenn das Modell beispielsweise eine Wechselwirkung zwischen zwei Medikamenten untersucht, richtet es seine Aufmerksamkeit gezielt auf kritische Aspekte wie Stoffwechselwege oder Proteinbindungen. Dieses gezielte Vorgehen führt zu präziseren Analysen und Vorhersagen.
Die Generierung von Erkenntnissen erfolgt durch die Verknüpfung verschiedener Datenquellen. Ein LLM kann beispielsweise klinische Studien, Patientenberichte und molekulare Daten kombinieren, um neue Hypothesen über Arzneimittelwirkungen zu entwickeln. Diese Fähigkeit macht es zu einem wertvollen Werkzeug für die Forschung und klinische Praxis.
Integration mit elektronischen Patientenakten (EPAs)
Die beschriebenen KI-Modelle finden praktische Anwendung durch ihre Integration mit elektronischen Patientenakten (EPAs). Mithilfe von API-Schnittstellen und standardisierten Formaten wie HL7 FHIR wird ein sicherer und effizienter Datenaustausch zwischen KI-Systemen und EPA-Plattformen wie SAP Healthcare oder ORBIS gewährleistet.
Dank dieser Standards können Patientendaten aus unterschiedlichen Quellen einheitlich interpretiert werden. Medikationspläne, Laborwerte oder Diagnosen werden in einem konsistenten Format bereitgestellt, was die Grundlage für zuverlässige Analysen bildet.
Echtzeitverarbeitung ermöglicht es den Systemen, sofort auf neue Daten zu reagieren. Verschreibt ein Arzt ein neues Medikament, prüft die KI binnen Sekunden potenzielle Wechselwirkungen mit bestehenden Medikamenten und gibt gegebenenfalls Warnungen aus.
Die Datenqualität wird durch automatische Validierungsalgorithmen gewährleistet. Diese Algorithmen erkennen unvollständige oder widersprüchliche Einträge und können das medizinische Personal auf mögliche Fehler hinweisen. Da die Genauigkeit der Analysen von der Qualität der Eingangsdaten abhängt, ist diese Funktion essenziell.
Die Workflow-Integration sorgt dafür, dass KI-Empfehlungen direkt in bestehende Arbeitsabläufe eingebunden werden. Ärzte erhalten Hinweise und Warnungen unmittelbar in der gewohnten EPA-Oberfläche, ohne separate Systeme nutzen zu müssen. Dies spart Zeit und erhöht die Akzeptanz der Technologie im klinischen Alltag.
Vorteile und Grenzen generativer KI in der Arzneimittelanalyse
Generative KI bietet spannende Möglichkeiten, bringt aber auch einige Herausforderungen mit sich, die bedacht werden müssen.
Hauptvorteile generativer KI
Generative KI kann die Arzneimittelanalyse in vielerlei Hinsicht verbessern:
- Präzisere Wechselwirkungsanalyse: Im Gegensatz zu traditionellen Systemen, die sich auf bekannte Interaktionen beschränken, können KI-Modelle auch unbekannte Wechselwirkungen durch molekulare Strukturanalysen vorhersagen.
- Hohe Skalierbarkeit: Millionen von Patientendaten können gleichzeitig verarbeitet werden. Dabei berücksichtigt die KI individuelle Faktoren wie Alter und genetische Marker, um komplexe Medikationspläne in Sekunden zu analysieren.
- Zeitersparnis: Echtzeit-Analysen ersetzen langwierige manuelle Recherchen. Ärzte erhalten sofort Warnungen bei potenziell problematischen Verschreibungen.
- Personalisierte Medizin: Durch die Analyse individueller Patientenprofile und genetischer Daten können maßgeschneiderte Therapieempfehlungen erstellt werden.
- Kontinuierliches Lernen: Die Systeme verbessern sich ständig, indem sie aus neuen Patientendaten lernen, was die Genauigkeit weiter erhöht.
Trotz dieser Vorteile gibt es jedoch auch Herausforderungen, die den Einsatz generativer KI einschränken können.
Aktuelle Einschränkungen und Herausforderungen
Die beeindruckenden Stärken der generativen KI stehen einigen wesentlichen Hindernissen gegenüber:
- Datenqualität und -verfügbarkeit: Unvollständige oder inkonsistente Patientenakten können zu fehlerhaften Vorhersagen führen.
- Erklärbarkeit der KI-Entscheidungen: Häufig ist es schwer nachzuvollziehen, warum die KI bestimmte Warnungen ausspricht. Das erschwert die ärztliche Bewertung und das Vertrauen in die Technologie.
- Regulatorische Hürden: Die Zulassung durch Institutionen wie das BfArM ist ein langwieriger Prozess, der oft Jahre in Anspruch nimmt.
- Technische Integration: Viele Einrichtungen arbeiten mit veralteten IT-Systemen, was die Implementierung neuer Technologien teuer und kompliziert macht.
| Vorteile | Einschränkungen |
|---|---|
| Genauigkeit: Erkennung unbekannter Wechselwirkungen | Datenqualität: Ungenaue Vorhersagen durch fehlerhafte Daten |
| Skalierbarkeit: Analyse von Millionen Patientendaten | Erklärbarkeit: Schwer nachvollziehbare Entscheidungen |
| Zeitersparnis: Sofortige Warnungen in Echtzeit | Regulierung: Langwierige Zulassungsverfahren |
| Personalisierung: Maßgeschneiderte Therapieempfehlungen | Integration: Probleme mit veralteten IT-Systemen |
| Kontinuierliches Lernen: Ständige Verbesserung | Kosten: Hohe Investitionen für die Implementierung |
Zusätzlich zu diesen Herausforderungen spielen Datenschutz, Haftungsfragen und ethische Überlegungen eine zentrale Rolle. Die Abhängigkeit von Technologie birgt Risiken, etwa bei Systemausfällen, während ungeklärte Fragen zur Validierung und Haftung bestehen, wenn KI-Empfehlungen zu Patientenschäden führen. Solche Themen verlangen klare Regelungen und sorgfältige Abwägungen, bevor generative KI flächendeckend eingesetzt werden kann.
sbb-itb-49a712f
Regulatorische und Implementierungsanforderungen
Der Einsatz generativer KI in der Arzneimittelanalyse erfordert klare rechtliche Rahmenbedingungen und durchdachte praktische Ansätze.
Regulierung von KI im Gesundheitswesen
Die Medizinprodukteverordnung (MDR) bildet die Grundlage für die Regulierung von KI-Systemen im Gesundheitssektor. Generative KI-Tools, die in der Arzneimittelanalyse eingesetzt werden, fallen unter die Kategorie der Medizinprodukte. Ihre Klassifizierung, beispielsweise als Klasse IIa oder IIb, hängt vom jeweiligen Verwendungszweck und dem damit verbundenen Risikopotenzial ab. Behörden wie das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) bewerten diese Systeme hinsichtlich Sicherheit, Wirksamkeit und klinischem Nutzen. Hersteller müssen gewährleisten, dass ihre Produkte die geltenden Qualitäts- und Sicherheitsstandards erfüllen. Zusätzlich zur MDR ist der Schutz sensibler Patientendaten eine zentrale Herausforderung.
Datenschutz- und Sicherheitsanforderungen
Die Datenschutz-Grundverordnung (DSGVO) setzt strenge Maßstäbe für KI-Systeme, die mit Gesundheitsdaten arbeiten. Da Patientendaten als besonders schützenswert gelten, dürfen sie nur mit ausdrücklicher Einwilligung verarbeitet werden. Techniken wie Pseudonymisierung, Differential Privacy und Ende-zu-Ende-Verschlüsselung sind essenziell, um diese Daten zu schützen.
Auch die Datenhoheit spielt eine entscheidende Rolle: Gesundheitsdaten sollten bevorzugt innerhalb der EU verarbeitet werden. Viele deutsche Krankenhäuser setzen deshalb auf On-Premise-Lösungen oder Private-Cloud-Umgebungen, um die Kontrolle über sensible Informationen zu behalten. Neben technischen Sicherheitsmaßnahmen müssen auch ethische und rechtliche Aspekte berücksichtigt werden.
Ethik- und Sicherheitsüberlegungen
Ein wichtiger ethischer Schwerpunkt bei der Nutzung generativer KI ist die algorithmische Fairness. Systeme dürfen keine systematischen Benachteiligungen bestimmter Patientengruppen verursachen, sei es aufgrund von Alter, Geschlecht, Herkunft oder sozialem Status. Um Verzerrungen zu erkennen und zu beheben, sind regelmäßige Bias-Audits notwendig.
Die Verantwortung für medizinische Entscheidungen bleibt weiterhin bei den Ärzten. KI-Systeme dienen lediglich als unterstützende Werkzeuge, deren Empfehlungen stets durch Fachpersonal geprüft werden müssen. Deshalb sind sogenannte Human-in-the-Loop-Prozesse entscheidend, bei denen die finale Entscheidung immer beim Menschen liegt.
Die Sicherheit der Patienten hat höchste Priorität. Generative KI-Systeme müssen mit Fail-Safe-Mechanismen ausgestattet sein, die bei unklaren oder widersprüchlichen Daten Warnungen auslösen. Zudem sind kontinuierliche Monitoring-Systeme erforderlich, um die Leistung der KI in Echtzeit zu überwachen und schnell auf Abweichungen reagieren zu können.
Patienten müssen transparent informiert werden, wenn KI-Systeme in ihre Behandlung integriert werden. Sie haben das Recht, der Nutzung ihrer Daten zu widersprechen. Krankenhäuser sollten leicht verständliche Informationsmaterialien bereitstellen, die den Einsatz von KI und deren Vorteile erklären.
Klare Haftungsregelungen und entsprechende Versicherungen sind unerlässlich, um Risiken, die aus KI-Empfehlungen entstehen könnten, abzusichern. All diese Maßnahmen zielen darauf ab, die Patienten zu schützen und den Einsatz von KI nachhaltig in den klinischen Alltag zu integrieren.
Zukunft der generativen KI in der Arzneimittelanalyse
Die Anwendung generativer KI in der Arzneimittelanalyse befindet sich noch in einer frühen Phase, zeigt jedoch bereits beeindruckende Möglichkeiten. Während sich die regulatorischen Vorgaben weiterentwickeln, arbeiten Wissenschaftler und Unternehmen an wegweisenden Lösungen, die das Gesundheitswesen nachhaltig verändern könnten. Die bisherigen Fortschritte schaffen die Grundlage für tiefere Forschungsansätze, wie im Folgenden beschrieben.
Aktuelle Forschung und Entwicklung
In Deutschland treiben Universitätskliniken und Forschungsinstitute Pilotprojekte voran, die darauf abzielen, die Sicherheit von Medikamenten zu verbessern. Dabei wird untersucht, wie generative KI-Modelle komplexe Wechselwirkungen zwischen Medikamenten erkennen können – ein Bereich, der selbst für erfahrene Experten oft schwer überschaubar ist.
Besonders spannend sind multimodale KI-Systeme, die verschiedene Datenquellen gleichzeitig analysieren. Diese Systeme kombinieren Informationen aus elektronischen Gesundheitsakten, molekulare Daten und genetische Profile, um umfassende Vorhersagemodelle zu entwickeln.
Ein weiterer Schwerpunkt liegt auf der Integration von Real-World-Evidence. Durch die Analyse großer Datenmengen aus realen Behandlungsszenarien können KI-Systeme lernen, wie Medikamente tatsächlich wirken. Diese Erkenntnisse ergänzen die Ergebnisse aus kontrollierten Studien und führen zu präziseren Vorhersagen.
Auch die Entwicklung erklärbarer KI-Systeme nimmt Fahrt auf. Diese Systeme können nicht nur Empfehlungen aussprechen, sondern auch die zugrunde liegenden Entscheidungsprozesse verständlich erläutern. Für Ärzte ist dies ein entscheidender Vorteil, um die von der KI vorgeschlagenen Maßnahmen besser bewerten zu können.
KI in der Arzneimittelentdeckung und -entwicklung
Die Fortschritte in der Arzneimittelanalyse ebnen den Weg für den Einsatz generativer KI in der Wirkstoffentwicklung. KI-Systeme analysieren nicht nur bestehende Medikamente, sondern unterstützen auch die Entwicklung neuer Wirkstoffkandidaten. Mithilfe von Algorithmen können sie Moleküle mit spezifischen Eigenschaften entwerfen und so die Effizienz der Forschung erheblich steigern.
Ein wichtiger Vorteil liegt in der verbesserten Vorhersage von Nebenwirkungen. Während unerwünschte Wirkungen in der Vergangenheit oft erst in späten klinischen Phasen entdeckt wurden, können KI-Modelle potenzielle Risiken bereits bei der Auswahl von Wirkstoffen identifizieren. Das spart nicht nur Zeit und Kosten, sondern erhöht auch die Sicherheit für Patienten.
Darüber hinaus optimiert KI die Durchführung klinischer Studien. Durch eine KI-gestützte Auswahl von Studienteilnehmern und ein besseres Studiendesign können Unternehmen die Erfolgsaussichten ihrer Studien erheblich verbessern. KI-Systeme helfen dabei, die Patienten zu identifizieren, die am wahrscheinlichsten auf bestimmte Behandlungen ansprechen.
Experteneinblicke von Dr. Sven Jungmann
Technologische Fortschritte allein reichen nicht aus – es braucht praxisorientiertes Wissen, um die Möglichkeiten der KI voll auszuschöpfen. Dr. Sven Jungmann liefert mit seinen Vorträgen und Beratungen wertvolle Einblicke in die praktische Anwendung von KI im Gesundheitswesen. Sein Fachwissen umfasst sowohl technische Aspekte der KI als auch strategische und organisatorische Herausforderungen, die mit der digitalen Transformation einhergehen.
Dr. Jungmann legt besonderen Wert auf Innovationsführung bei der Einführung neuer KI-Systeme. Die erfolgreiche Integration generativer KI in bestehende Prozesse erfordert durchdachte Strategien für das Veränderungsmanagement sowie gezielte Schulungen des Fachpersonals. Mit seinen praxiserprobten Ansätzen unterstützt er Organisationen dabei, das volle Potenzial der Technologie auszuschöpfen.
Die Modernisierung der IT-Infrastruktur wird für Krankenhäuser und Pharmaunternehmen immer wichtiger. Dr. Jungmanns Fachkompetenz in den Bereichen Big Data und digitale Plattformen hilft Organisationen, fundierte technologische Entscheidungen zu treffen und häufige Fehler bei der Implementierung zu vermeiden.
Seine Expertise in der Anwendung von KI im Gesundheitswesen bietet konkrete Lösungen für zentrale Herausforderungen der Arzneimittelanalyse. Dazu zählen Themen wie Datenqualität, Systemintegration und die Akzeptanz neuer Technologien durch die Nutzer. Organisationen, die auf seine Beratungsleistungen zurückgreifen, profitieren von bewährten Praktiken und können typische Hindernisse erfolgreich umgehen.
Die Zukunft der generativen KI in der Arzneimittelanalyse hängt entscheidend davon ab, wie gut Organisationen diese Technologien implementieren und nutzen können. Strategische Beratung wird daher zu einem Schlüsselfaktor, um die Möglichkeiten dieser bahnbrechenden Technologie voll auszuschöpfen.
Fazit
Generative KI verändert die Arzneimittelanalyse grundlegend und eröffnet neue Möglichkeiten für sicherere und präzisere Therapien. Ihre Stärke liegt vor allem in der Fähigkeit, komplexe Zusammenhänge zwischen Arzneimitteln zu analysieren und diese Informationen in elektronische Gesundheitsakten einzubinden. Das Ergebnis? Bessere, individuell angepasste Therapieentscheidungen und eine frühzeitige Erkennung von Risiken.
Regulatorische Vorgaben und Datenschutz bleiben dabei entscheidende Faktoren für die Umsetzung. Das deutsche Gesundheitssystem arbeitet an Rahmenbedingungen, die sowohl Innovation als auch die Sicherheit von Patienten gewährleisten sollen. Diese Herausforderungen prägen den Weg für zukünftige Entwicklungen.
Mit multimodalen KI-Systemen, die Daten aus verschiedenen Quellen kombinieren, werden Vorhersagen immer präziser. Gleichzeitig sorgt die Weiterentwicklung von erklärbaren KI-Modellen dafür, dass Ärzte und Patienten mehr Vertrauen in die Technologie gewinnen können.
Damit generative KI erfolgreich eingesetzt werden kann, sind moderne IT-Infrastrukturen, gezielte Schulungen und ein durchdachtes Veränderungsmanagement unumgänglich.
Die Arzneimittelanalyse durchläuft eine digitale Transformation, die das Potenzial hat, die Patientenversorgung nachhaltig zu verbessern. Organisationen, die bereits jetzt in generative KI investieren, sichern sich nicht nur einen Vorsprung, sondern auch die Möglichkeit, die Vorteile dieser Technologie langfristig zu nutzen.
FAQs
Wie sorgt generative KI in der Arzneimittelanalyse für den Schutz von Patientendaten?
Generative KI hat das Potenzial, die Analyse von Arzneimittelwechselwirkungen grundlegend zu verändern. Doch bei all den Möglichkeiten, die diese Technologie bietet, muss der Schutz sensibler Patientendaten stets an erster Stelle stehen. Der verantwortungsvolle Einsatz solcher Systeme erfordert nicht nur technisches Know-how, sondern auch ein klares Bewusstsein für Datenschutz und Sicherheit.
Ein entscheidender Schritt ist die Anonymisierung der Daten, bevor diese verarbeitet werden. So wird sichergestellt, dass keine Rückschlüsse auf einzelne Personen möglich sind. Gleichzeitig müssen robuste Sicherheitsmaßnahmen etabliert werden, um unbefugten Zugriff auf die Daten zu verhindern. Das bedeutet: Verschlüsselung, regelmäßige Sicherheitsprüfungen und der Einsatz modernster Technologien zum Schutz vor Cyberangriffen.
Doch Technik allein reicht nicht aus. Eine menschliche Überprüfung der Ergebnisse bleibt unverzichtbar, um mögliche Verzerrungen oder Fehler in der Analyse zu erkennen. KI-Systeme können zwar beeindruckend leistungsfähig sein, aber sie sind nicht unfehlbar. Deshalb sollten Unternehmen klare Prozesse und Richtlinien entwickeln, die sowohl den gesetzlichen Vorgaben entsprechen als auch die eigenen Datenschutzstandards einhalten.
Nur durch diese Kombination aus technischer Präzision und menschlicher Kontrolle kann sichergestellt werden, dass generative KI verantwortungsvoll eingesetzt wird – zum Nutzen der Patienten und ohne Kompromisse beim Datenschutz.
Welche Herausforderungen gibt es bei der Einführung generativer KI im Gesundheitssystem und wie können diese gelöst werden?
Die Einführung generativer KI im Gesundheitssystem bringt einige Herausforderungen mit sich. Eine der größten Hürden ist die Verfügbarkeit und Qualität der Daten. KI-Modelle benötigen riesige Mengen an präzisen und gut aufbereiteten Informationen, um effektiv zu arbeiten. Besonders wichtig sind hierbei Daten aus elektronischen Patientenakten oder von Krankenkassen. Ohne solche hochwertigen Datensätze bleibt das Potenzial von KI stark eingeschränkt. Gleichzeitig stellt eine veraltete IT-Infrastruktur ein erhebliches Hindernis dar, da moderne KI-Systeme leistungsfähige Technologien und eine robuste digitale Basis voraussetzen.
Ein weiterer komplexer Bereich sind die regulatorischen Anforderungen. Um mit den rasanten Entwicklungen im Bereich der KI Schritt zu halten, braucht es klare Standards für die Validierung von KI-Daten sowie angepasste Zulassungsverfahren. Doch damit nicht genug: Auch Themen wie Datenschutz, Haftungsfragen und ethische Überlegungen müssen umfassend geklärt werden, um Vertrauen in die Technologie aufzubauen und ihre Akzeptanz zu fördern.
Ansätze wie der European Health Data Space (EHDS) und das Gesundheitsdatennutzungsgesetz (GDNG) in Deutschland könnten dazu beitragen, den Zugang zu relevanten Gesundheitsdaten zu erleichtern. Allerdings ist es entscheidend, dass solche Initiativen durch klare rechtliche Rahmenbedingungen untermauert werden. Nur so lässt sich eine Balance zwischen Innovation und dem Schutz sensibler Daten finden.
Wie können Ärzte und Patienten sicherstellen, dass generative KI verlässliche und transparente Therapieempfehlungen liefert?
Um sicherzustellen, dass Therapieempfehlungen von generativer KI zuverlässig und nachvollziehbar sind, sollten sowohl Ärzte als auch Patienten einige wichtige Punkte beachten. Medizinisches Fachpersonal sollte die Vorschläge der KI stets kritisch hinterfragen und sie im Kontext der individuellen Bedürfnisse und Gesundheitsdaten des Patienten bewerten. Dabei spielt es eine zentrale Rolle, die Funktionsweise der zugrunde liegenden Algorithmen zu verstehen und auf deren Transparenz zu achten.
Es ist ebenso entscheidend, ausschließlich KI-Systeme einzusetzen, die auf einer soliden wissenschaftlichen Grundlage basieren und deren Ergebnisse klar dokumentiert sind. Die Kombination aus menschlicher Expertise und KI-gestützten Analysen bietet die Möglichkeit, die Qualität und Sicherheit von Therapieempfehlungen deutlich zu verbessern.
Verwandte Blogbeiträge
- KI im Gesundheitswesen: 7 praktische Anwendungen
- Generative KI für klinische Evidenzsynthese
- Wie generative KI Ärzte bei Diagnosen unterstützt
- Generative KI für Multi-Target-Wirkstoffdesign
Die Rolle von KI in der Personalisierung digitaler Gesundheitsplattformen
Die Integration von Künstlicher Intelligenz (KI) revolutioniert die digitale Gesundheitsversorgung in Deutschland. Seit 2023 nutzen Gesundheitsplattformen verstärkt KI, um personalisierte Behandlungspläne zu entwickeln und Patienten individueller zu betreuen. Durch die Analyse von Patientendaten erkennt KI Muster, passt Empfehlungen in Echtzeit an und verbessert so die Versorgung – besonders bei chronischen Krankheiten wie Diabetes oder Herz-Kreislauf-Erkrankungen.
Wichtige Punkte:
- Maschinelles Lernen: Analysiert Daten, erstellt Vorhersagen und optimiert Behandlungspläne.
- Natural Language Processing (NLP): Erleichtert die Kommunikation zwischen Patienten und Plattformen, z. B. durch Chatbots.
- Digitale Zwillinge: Simulieren Behandlungen, um Risiken zu minimieren und Therapien zu optimieren.
- Datenquellen: Wearables, Laborwerte und genetische Informationen bilden ein umfassendes Gesundheitsprofil.
Herausforderungen:
- Datenschutz: DSGVO-konforme Verarbeitung sensibler Gesundheitsdaten ist komplex.
- Algorithmische Verzerrungen: Ungleichheiten in den Trainingsdaten können bestimmte Patientengruppen benachteiligen.
- Vertrauen: Patienten und Ärzte stehen der KI-Nutzung oft skeptisch gegenüber.
Zukünftige Entwicklungen, wie multimodale Datenintegration und die Nutzung elektronischer Patientenakten (ePA), könnten die Personalisierung weiter vorantreiben. Dennoch bleibt die Balance zwischen technologischem Fortschritt und ethischen Anforderungen entscheidend.
DER BLAUE TISCH: Zukunftstrend Personalisierung in Medizin & Mobilität
Zentrale KI-Technologien für die Personalisierung von Gesundheitsplattformen
In diesem Abschnitt werfen wir einen genaueren Blick auf die Schlüsseltechnologien, die die Personalisierung digitaler Gesundheitsplattformen ermöglichen. Diese Plattformen nutzen drei wesentliche KI-Bereiche, um datenbasierte, individuelle Lösungen zu schaffen.
Maschinelles Lernen und Predictive Analytics
Maschinelles Lernen ist das Kernstück moderner Gesundheitsplattformen. Mit Hilfe von Algorithmen werden Patientendaten analysiert, um versteckte Muster zu erkennen und aus früheren Behandlungsverläufen zu lernen. So können Empfehlungen genauer und gezielter angepasst werden.
Predictive Analytics geht noch einen Schritt weiter: Es nutzt Risikofaktoren und individuelle Wahrscheinlichkeitsprofile, um künftige Gesundheitsverläufe vorherzusagen. Das ermöglicht es, präventive Maßnahmen frühzeitig zu ergreifen. Diese datenbasierte Personalisierung erleichtert es, Behandlungspläne und Betreuung individuell abzustimmen.
Natural Language Processing (NLP)
Natural Language Processing (NLP) eröffnet Gesundheitsplattformen die Möglichkeit, mit Patienten in natürlicher Sprache zu interagieren. Diese Technologie wandelt gesprochene oder geschriebene Sprache in strukturierte Daten um, was die Erfassung von Symptomen und anderen Gesundheitsinformationen vereinfacht.
Darüber hinaus wird NLP in Chatbots und virtuellen Assistenten eingesetzt, um personalisierte Gespräche zu führen, Fragen zu beantworten, Erinnerungen zu senden oder die Navigation auf der Plattform zu erleichtern. Auch das systematische Auswerten von Patientenfeedback spielt eine wichtige Rolle, um die Plattform kontinuierlich zu verbessern. Diese sprachbasierten Technologien ergänzen die datengetriebenen Ansätze des maschinellen Lernens und bereiten den Weg für fortschrittliche Konzepte wie Digital Twins.
Digital Twins und virtuelle Modellierung
Digital Twins gehören zu den spannendsten KI-Anwendungen in der personalisierten Gesundheitsversorgung. Dabei handelt es sich um virtuelle Abbilder von Patienten, die für Simulationen und die Optimierung von Behandlungen genutzt werden können.
„In der Zukunft könnten Ärzte einen ‚digitalen Zwilling‘ verwenden, eine KI-berechnete virtuelle Darstellung eines echten Menschen, um Behandlungen zu testen und deren Auswirkungen und Nebenwirkungen zu bewerten, bevor sie beim tatsächlichen Patienten angewendet werden“ [1].
Diese Technologie ermöglicht risikofreie Tests von Therapien sowie die Optimierung von Medikamentendosierungen und Patientenstratifizierungen. Mithilfe multimodaler KI-Ansätze, bei denen Daten aus verschiedenen Quellen wie Laborwerten, Bildgebung, genetischen Informationen und Lebensstilfaktoren kombiniert werden, können präzise Vorhersagen über Krankheitsverläufe und Behandlungsergebnisse getroffen werden [1].
Forschungsergebnisse: Personalisierungsmethoden und adaptive Algorithmen
Die Forschung zeigt, dass KI-gestützte Ansätze eine personalisierte Herangehensweise in der Medizin ermöglichen. Hier ein genauerer Blick auf einige Methoden und adaptive Algorithmen, die dabei eine Rolle spielen.
Echtzeitanpassungen von Gesundheitsplänen
KI kann Behandlungspläne in Echtzeit anpassen. So sorgen adaptive Dosierungsalgorithmen dafür, dass Medikamente automatisch an die individuellen Reaktionen der Patienten angepasst werden. Besonders bei chronischen Erkrankungen ermöglicht diese Technologie, Veränderungen im Gesundheitszustand frühzeitig zu erkennen. Therapiepläne – sei es in der Physiotherapie, Ernährung oder Bewegung – können so flexibel modifiziert werden. Diese dynamische Herangehensweise bietet die Chance, die Therapietreue zu verbessern und bessere Behandlungsergebnisse zu erzielen.
Nutzung patientengenerierter Daten
Neben den KI-Technologien spielen patientengenerierte Daten eine zentrale Rolle. Wearables liefern kontinuierlich Informationen wie Herzfrequenz, Schlafmuster und Aktivitätslevel. Kombiniert mit Patientenakten und Laborwerten entsteht ein umfassendes Gesundheitsprofil. Ein Beispiel: Die Analyse von Mikrobiom-Daten ermöglicht maßgeschneiderte Ernährungsempfehlungen. Solche multimodalen Ansätze – die genetische Informationen, Lebensstil-Daten und kontinuierliche Messungen vereinen – helfen dabei, präzisere und individuellere Therapieentscheidungen zu treffen.
Früherkennung von Risiken und Prävention
KI-basierte Predictive Analytics ermöglicht die frühzeitige Identifikation von Gesundheitsrisiken. Prädiktive Modelle erstellen Risikoprofile, etwa für Herz-Kreislauf-Erkrankungen anhand von Daten wie Blutdruck, Herzfrequenzvariabilität und Cholesterinwerten. Auch bei Diabetes können Glukoseverläufe und insulinbezogene Marker ausgewertet werden, um gezielte Interventionsprogramme zu entwickeln. In der Krebsfrüherkennung kombiniert KI bildgebende Verfahren mit Biomarker-Daten und genetischen Risikoprofilen. So lassen sich Risiken früh erkennen und Therapieansätze individuell anpassen.
sbb-itb-49a712f
Herausforderungen und Ethik bei der KI-Personalisierung im Gesundheitswesen
Die Integration von Künstlicher Intelligenz (KI) in Gesundheitsplattformen bringt nicht nur technologische Fortschritte mit sich, sondern stellt auch rechtliche, ethische und gesellschaftliche Herausforderungen dar. Während die Technologie beeindruckende Möglichkeiten bietet, erfordert ihr Einsatz eine sorgfältige Prüfung, um Datenschutz, algorithmische Fairness und das Vertrauen der Patienten sicherzustellen.
Datenschutz und DSGVO‑Konformität
Im Gesundheitswesen gelten besonders strenge Datenschutzvorgaben. Die Datenschutz-Grundverordnung (DSGVO) verlangt eine klare Einwilligung der Patienten sowie umfassende Anonymisierungsmaßnahmen, da Gesundheitsdaten gemäß Artikel 9 der DSGVO als besonders schützenswert gelten.
KI-Systeme verarbeiten oft riesige Datenmengen – von Vitalwerten über Medikamenteneinnahmen bis hin zu Bewegungsprofilen. Diese Daten müssen so anonymisiert werden, dass die Algorithmen weiterhin präzise arbeiten können. Eine einfache Pseudonymisierung reicht häufig nicht aus, da moderne Systeme in der Lage sein könnten, Personen anhand von Verhaltensmustern zu identifizieren.
Besonders komplex wird es bei der grenzüberschreitenden Übertragung von Daten. Hier sind zusätzliche Schutzmaßnahmen wie Standardvertragsklauseln erforderlich. Doch seit dem Schrems-II-Urteil herrscht Rechtsunsicherheit, was die Umsetzung solcher Transfers erschwert.
Algorithmus-Bias und Transparenz
Ein großes Problem bei KI im Gesundheitswesen sind algorithmische Verzerrungen. Diese entstehen oft durch unausgewogene Trainingsdaten, etwa wenn Studien überwiegend männliche Teilnehmer berücksichtigen. Solche Verzerrungen können dazu führen, dass bestimmte Gruppen wie Frauen, ethnische Minderheiten oder ältere Menschen benachteiligt werden.
Ein weiteres Hindernis ist die mangelnde Transparenz vieler KI-Modelle. Deep-Learning-Systeme werden oft als „Black Box“ bezeichnet, da selbst Entwickler nicht immer nachvollziehen können, wie Algorithmen zu ihren Entscheidungen kommen. Diese Intransparenz erschwert die Haftungsfrage und widerspricht dem Grundsatz, dass medizinische Entscheidungen nachvollziehbar sein müssen.
Um dieses Problem anzugehen, gibt es Ansätze wie Explainable AI (XAI), die die Entscheidungsprozesse von KI-Modellen transparenter machen sollen. Allerdings sind solche Technologien noch nicht flächendeckend im klinischen Alltag angekommen. Regulierungsbehörden fordern daher verstärkt Audits und dokumentierte Qualitätskontrollen, um die Sicherheit und Fairness der Algorithmen zu gewährleisten.
Patientenvertrauen und Akzeptanz in Deutschland
In Deutschland herrscht eine gemischte Haltung gegenüber KI im Gesundheitswesen. Während die technologischen Möglichkeiten durchaus geschätzt werden, gibt es erhebliche Bedenken, insbesondere in Bezug auf Datensicherheit und die Rolle von Ärzten.
Viele Patienten zögern, ihre Gesundheitsdaten für KI-Anwendungen freizugeben. Diese Skepsis ist besonders bei älteren Menschen und in ländlichen Regionen ausgeprägt. Zudem gibt es die Sorge, dass der persönliche Kontakt zwischen Arzt und Patient durch automatisierte Prozesse verdrängt werden könnte.
Auch unter Ärzten gibt es Vorbehalte. Einige befürchten, dass KI ihre klinische Entscheidungsfreiheit einschränken oder ihre Expertise infrage stellen könnte. Zusätzlich erfordert die Integration von KI-Tools in den Praxisalltag oft umfangreiche Schulungen und Anpassungen, was den Arbeitsaufwand erhöht.
Die digitale Ungleichheit im deutschen Gesundheitssystem verstärkt diese Probleme. Während große Kliniken und spezialisierte Zentren erste Erfolge mit KI-Technologien verzeichnen, bleiben kleinere Praxen und Einrichtungen in ländlichen Gebieten oft zurück. Dies führt zu ungleichen Behandlungsstandards.
Ein weiteres ungelöstes Problem ist die Haftungsfrage: Wer trägt die Verantwortung, wenn eine KI-basierte Behandlungsempfehlung zu unerwarteten Schäden führt? Diese Unsicherheit hemmt die breitere Einführung personalisierter KI-Systeme.
Dr. Sven Jungmann, ein Experte auf diesem Gebiet, bietet Vorträge und Beratungen an, um Organisationen bei der digitalen Transformation im Gesundheitswesen zu unterstützen. Er hilft dabei, die Balance zwischen technologischen Möglichkeiten und ethischen Anforderungen zu finden und praxisnahe Lösungen zu entwickeln.
Zukunftstrends bei der KI-Personalisierung im Gesundheitswesen
Nachdem die aktuellen Herausforderungen betrachtet wurden, richtet sich der Blick nun auf die kommenden Entwicklungen. Die nächste Generation der KI-Personalisierung im Gesundheitswesen verspricht tiefgreifende Veränderungen. Während heutige Systeme vor allem spezialisierte Algorithmen nutzen, eröffnen neue Ansätze wie Foundation Models und die Integration multimodaler Daten die Möglichkeit, die Medizin noch individueller zu gestalten. Mit der fortschreitenden Einbindung der elektronischen Patientenakte (ePA) und präziseren digitalen Modellen sollen Herausforderungen wie Datenschutz und Akzeptanz gezielt adressiert werden.
Neue Technologien und Entwicklungen
Die Personalisierung im Gesundheitswesen wird in Zukunft stark durch Foundation Models geprägt sein. Diese großen KI-Modelle, die auf umfangreichen Datensätzen trainiert werden, zeichnen sich durch ihre Vielseitigkeit und die Fähigkeit aus, unterschiedliche Datenquellen zu verarbeiten und umfassend zu analysieren. Sie bieten damit Vorteile gegenüber spezialisierten Systemen [3].
Ein weiterer Fortschritt sind LLM-basierte Agenten, die komplexe Aufgaben koordinieren und automatisch passende Modelle auswählen können. Dadurch lassen sich klinische Prozesse effizienter gestalten, was die Arbeitsbelastung von Ärztinnen und Ärzten reduziert [3].
Die multimodale Datenintegration wird ebenfalls eine Schlüsselrolle spielen. Sie ermöglicht die Zusammenführung von Informationen aus verschiedensten Quellen – etwa Texten, Bildern, genomischen Daten und klinischen Freitexten – in ein einheitliches Entscheidungssystem. Diese umfassende Analyse führt zu präziseren Behandlungsempfehlungen [3][1].
Auch der Einsatz von Digital Twins wird zunehmen. Diese digitalen Zwillinge simulieren individuelle Patientenszenarien und helfen so bei der Optimierung von Therapien [2][1][4].
Die Verknüpfung mit der ePA wird entscheidend sein, um die Fragmentierung von Patientendaten zu überwinden. KI-Systeme könnten auf vollständige Patientenhistorien zugreifen, was zu individuelleren und genaueren Behandlungsempfehlungen im deutschen Gesundheitssystem führt. Zudem ermöglicht die KI-gestützte Fernüberwachung, integriert in Wearables, eine proaktive Gesundheitsversorgung. Frühwarnsysteme und personalisierte Interventionen könnten so dazu beitragen, Krankheiten frühzeitig zu erkennen und zu behandeln.
Diese technologischen Fortschritte haben das Potenzial, den Gesundheitsmarkt grundlegend zu verändern.
Marktwachstum und Akzeptanzmuster
Zukünftige KI-Systeme werden sich zunehmend auf individuelle Daten und kausale Analysen stützen. Der Trend geht weg von allgemeinen Empfehlungen hin zu einer präzisen digitalen Gesundheitsversorgung. Diese Systeme liefern personalisierte Empfehlungen, berücksichtigen unterschiedliche Behandlungseffekte und nutzen Methoden wie Causal ML und Generative AI, um kausale Zusammenhänge verständlich zu machen. Damit gehen sie über rein korrelative Analysen hinaus und bieten eine fundierte Basis für individuelle Behandlungsentscheidungen.
Fazit: Zentrale Erkenntnisse zur KI-Personalisierung im Gesundheitswesen
Die Forschung zeigt klar: KI-gestützte Personalisierung verändert digitale Gesundheitsplattformen bereits heute und hat das Potenzial, noch mehr zu leisten. Technologien wie Machine Learning, Natural Language Processing und Digital Twins ermöglichen es, Behandlungspläne in Echtzeit anzupassen und präzise Risikoprognosen zu erstellen. Diese Fortschritte schaffen eine Grundlage für zukünftige Entwicklungen, die noch genauer und individueller sein könnten.
Ein zentraler Punkt ist die bessere Nutzung umfassender Gesundheitsdaten, beispielsweise durch die Integration von elektronischen Patientenakten. Das Ziel: eine umfassendere und individuellere Versorgung. Gleichzeitig wird erwartet, dass zukünftige Technologien Diagnosen weiter verbessern und Therapieempfehlungen noch passgenauer gestalten.
Trotz aller Chancen bleiben Datenschutz und ethische Aspekte entscheidend. DSGVO-konforme Maßnahmen und transparente Algorithmen sind nicht nur rechtlich notwendig, sondern auch essenziell, um das Vertrauen der Patienten zu stärken. Besonders wichtig wird es sein, analytische Ansätze zu nutzen, die über reine Mustererkennung hinausgehen. So könnte besser verstanden werden, warum bestimmte Behandlungen bei einzelnen Patienten wirken – ein wichtiger Schritt hin zu einer evidenzbasierten Personalisierung.
Für Gesundheitsorganisationen bedeutet das: Der frühzeitige Umgang mit KI-Technologien und deren ethischen Herausforderungen ist unverzichtbar. Die Personalisierung digitaler Gesundheitslösungen ist längst keine Zukunftsvision mehr. Sie ist Realität – und bietet große Chancen, das Gesundheitswesen in Deutschland nachhaltig zu transformieren.
FAQs
Wie kann KI die Behandlung von chronischen Krankheiten wie Diabetes oder Herz-Kreislauf-Erkrankungen individuell anpassen?
Künstliche Intelligenz (KI) eröffnet neue Möglichkeiten, chronische Krankheiten gezielter zu behandeln, indem sie große Mengen an Patientendaten analysiert und daraus maßgeschneiderte Empfehlungen erstellt. Ein Beispiel: KI-Systeme können dabei helfen, die individuell passende Medikamentendosierung zu ermitteln oder potenzielle Komplikationen frühzeitig zu erkennen.
Ein weiterer Vorteil ist die kontinuierliche Überwachung von Gesundheitswerten wie Blutzucker oder Herzfrequenz. KI kann diese Daten in Echtzeit auswerten und Behandlungspläne flexibel anpassen. Das Ergebnis? Bessere Therapieerfolge und eine höhere Lebensqualität, da Interventionen genau dann erfolgen, wenn sie gebraucht werden.
Wie wird sichergestellt, dass KI auf digitalen Gesundheitsplattformen datenschutzkonform und fair eingesetzt wird?
Um sicherzustellen, dass KI auf digitalen Gesundheitsplattformen datenschutzkonform und fair eingesetzt wird, kommen verschiedene Maßnahmen zum Einsatz:
- Interoperable Dateninfrastrukturen werden geschaffen und ethische Leitlinien entwickelt, um sowohl den Datenschutz als auch die Fairness in Algorithmen zu gewährleisten.
- Die Europäische KI-Verordnung, die ab dem 1. August 2024 in Kraft tritt, legt klare Regeln für den Einsatz von KI fest – besonders für hochriskante Anwendungen wie medizinische Software.
- Während der gesamten Lebensdauer von KI-Systemen, von der Entwicklung bis zur Anwendung, stehen ethische Überlegungen im Mittelpunkt, um eine verantwortungsvolle Nutzung zu ermöglichen.
Diese Maßnahmen sollen das Vertrauen in KI-gestützte Gesundheitslösungen stärken und gleichzeitig deren Möglichkeiten verantwortungsvoll ausschöpfen.
Wie können Digitale Zwillinge und die Integration multimodaler Daten die Präzision von Behandlungsempfehlungen erhöhen?
Digitale Zwillinge und die Integration verschiedenster Datenquellen eröffnen neue Möglichkeiten in der Gesundheitsversorgung. Indem genetische Informationen, Lebensstilfaktoren und medizinische Verlaufsdaten miteinander kombiniert werden, lassen sich Behandlungspläne entwickeln, die gezielt auf die individuellen Bedürfnisse jedes Patienten abgestimmt sind. Das Ergebnis? Eine personalisierte Medizin, die präziser und effektiver ist.
Gleichzeitig ermöglichen KI-gestützte Systeme eine schnellere und genauere Diagnosestellung. Das senkt nicht nur das Risiko von Fehldiagnosen, sondern schafft auch die Grundlage für frühzeitige Eingriffe, die oft schonender und kostengünstiger sind. Diese Technologien tragen nicht nur dazu bei, die Behandlungsqualität zu verbessern, sondern haben auch das Potenzial, das Vertrauen und die Zufriedenheit der Patienten langfristig zu stärken.
Verwandte Blogbeiträge
- KI im Gesundheitswesen: 7 praktische Anwendungen
- KI-Implementierung: Häufige Fragen beantwortet
- Wie KI Gesundheitsorganisationen transformiert
- KI-gestützte Innovation: Beispiele aus dem Gesundheitswesen
KI-gestützte Innovation: Beispiele aus dem Gesundheitswesen
Künstliche Intelligenz (KI) revolutioniert das Gesundheitswesen. Sie verbessert Diagnosen, optimiert Behandlungsabläufe und entlastet medizinisches Personal. Durch Technologien wie Machine Learning, Natural Language Processing (NLP) und Computer Vision können Prozesse effizienter gestaltet und Patienten individueller betreut werden.
Die wichtigsten Anwendungen:
- Diagnostik & Früherkennung: KI erkennt Krankheiten wie Krebs oder Sepsis frühzeitig und unterstützt Ärzte bei der Entscheidungsfindung.
- Personalisierte Medizin: Therapien werden basierend auf genetischen und klinischen Daten maßgeschneidert.
- Medikamentenentwicklung: KI beschleunigt Forschung und klinische Studien erheblich.
- Verwaltung: Automatisierte Dokumentation, Terminplanung und Personalmanagement sparen Zeit und Ressourcen.
Zukunftstrends: Generative KI, föderiertes Lernen und vertrauenswürdige Systeme könnten das Gesundheitswesen weiter transformieren, ohne Datenschutzrichtlinien zu verletzen. Besonders in Deutschland wird KI als Schlüssel gesehen, um Herausforderungen wie Fachkräftemangel und steigende Kosten zu bewältigen.
Fazit: KI bietet konkrete Lösungen für die drängendsten Probleme im Gesundheitswesen. Organisationen, die jetzt auf KI setzen, können langfristig profitieren.
KI: Wie funktioniert die Medizin von morgen? | Künstliche Intelligenz | Gesundheit! | BR
KI-Technologien im Gesundheitswesen
KI-Technologien verändern die medizinische Praxis grundlegend – insbesondere in den Bereichen Machine Learning, Natural Language Processing (NLP) und Computer Vision. Jede dieser Technologien bringt eigene Stärken mit und adressiert unterschiedliche Herausforderungen im klinischen Alltag. Im Folgenden werfen wir einen genaueren Blick auf diese drei Schlüsseltechnologien.
Machine Learning für präzisere Vorhersagen
Machine Learning-Algorithmen sind in der Lage, riesige Datenmengen zu analysieren und Muster zu erkennen, die für das menschliche Auge leicht übersehen werden. Diese Fähigkeit macht sie besonders wertvoll für Prognosen und die Optimierung von Behandlungen.
In der Intensivmedizin kommen ML-Modelle beispielsweise zum Einsatz, um kritische Zustände frühzeitig zu erkennen. Sie überwachen kontinuierlich Vitalparameter wie Herzfrequenz, Blutdruck und Sauerstoffsättigung. Wenn bestimmte Werte oder Kombinationen darauf hindeuten, dass sich der Zustand eines Patienten verschlechtert, geben die Systeme eine Warnung aus – und verschaffen Ärzten so wertvolle Zeit für lebensrettende Maßnahmen.
Ein beeindruckendes Beispiel ist der Einsatz von Machine Learning bei der Früherkennung von Sepsis. Diese lebensbedrohliche Blutvergiftung entwickelt sich oft schleichend, und eine verzögerte Behandlung kann schwerwiegende Folgen haben. KI-Modelle analysieren Laborwerte, Vitalzeichen und weitere Daten, um Patienten mit einem erhöhten Risiko frühzeitig zu identifizieren – oft bevor klassische Symptome auftreten. Darüber hinaus spielt Machine Learning eine Schlüsselrolle in der personalisierten Medizin. Es berücksichtigt individuelle Faktoren wie Genetik, Vorerkrankungen und Lebensstil, um maßgeschneiderte Therapieempfehlungen zu erstellen.
Natural Language Processing: Effizienz in der Dokumentation
Ärzte verbringen einen beträchtlichen Teil ihrer Arbeitszeit mit der Dokumentation. Hier kommt NLP ins Spiel, das menschliche Sprache versteht und verarbeitet. Es extrahiert relevante Informationen aus unstrukturierten Texten und macht die Daten nutzbar.
Ein häufiges Anwendungsbeispiel ist die automatische Kodierung von Diagnosen. Wenn ein Arzt etwa in seinem Bericht schreibt: „Patient zeigt Anzeichen einer akuten Bronchitis mit produktivem Husten“, erkennt ein NLP-System die passenden ICD-10-Codes und fügt sie direkt in die Patientenakte ein. Das spart Zeit und minimiert Fehler bei der Kodierung.
NLP kann auch medizinische Literatur effizient durchforsten. Während ein Arzt Stunden benötigen würde, um Studien zu einem seltenen Krankheitsbild zu finden, liefert die KI in kürzester Zeit eine prägnante Zusammenfassung der relevanten Forschung. Diese Fähigkeit ist besonders bei komplexen Fällen hilfreich, da sie schnelle Entscheidungen auf Basis aktueller wissenschaftlicher Erkenntnisse ermöglicht.
Moderne Spracherkennungssysteme haben ebenfalls große Fortschritte gemacht. Sie verstehen medizinische Fachbegriffe, verschiedene Akzente und sogar Dialekte. Ärzte können ihre Befunde diktieren, und das System erstellt automatisch strukturierte Berichte, die sofort einsatzbereit sind.
Computer Vision: Präzision in der medizinischen Bildgebung
Die Analyse medizinischer Bilder ist eine der zentralen Aufgaben in der Radiologie – und hier erweitert Computer Vision die Möglichkeiten erheblich. KI-Systeme erkennen Details, die selbst erfahrenen Radiologen manchmal entgehen könnten.
Bei Röntgenaufnahmen der Lunge markieren solche Systeme verdächtige Bereiche wie potenzielle Tumore oder Entzündungsherde mit hoher Genauigkeit. Besonders bei Routineuntersuchungen, bei denen täglich Hunderte von Bildern ausgewertet werden müssen, sorgt diese Technologie für eine deutliche Beschleunigung des Workflows.
Auch im Hautkrebs-Screening zeigt Computer Vision seine Stärke. Algorithmen analysieren Fotos von Muttermalen und bewerten das Risiko von malignen Veränderungen. Faktoren wie Asymmetrie, Farbverteilung und Größenveränderungen werden berücksichtigt, um Dermatologen eine zusätzliche „zweite Meinung“ zu bieten und die Genauigkeit der Diagnosen zu verbessern.
In der Augenheilkunde trägt Computer Vision zur Früherkennung von Netzhauterkrankungen bei. KI-Systeme analysieren Fundusfotos und erkennen Anzeichen von diabetischer Retinopathie oft schon, bevor Symptome auftreten. Diese frühe Diagnose ist entscheidend, da rechtzeitige Behandlungen das Risiko eines Sehverlusts erheblich reduzieren können.
Auch bei MRT- und CT-Scans leistet KI wertvolle Unterstützung. Algorithmen messen Tumorgrößen präzise, verfolgen Krankheitsverläufe und identifizieren subtile Veränderungen, die auf den Erfolg oder Misserfolg einer Therapie hinweisen. Diese quantifizierbaren Daten helfen Onkologen, fundierte Entscheidungen zu treffen.
Diese Beispiele verdeutlichen, wie KI-Technologien die Effizienz und Präzision im Gesundheitswesen steigern und gleichzeitig neue Möglichkeiten in der Patientenversorgung eröffnen.
KI-Anwendungen im Gesundheitswesen
Künstliche Intelligenz verändert die Art und Weise, wie Diagnosen gestellt, Medikamente entwickelt und Verwaltungsaufgaben im Gesundheitswesen erledigt werden. Die zuvor beschriebenen Technologien wie maschinelles Lernen (ML), natürliche Sprachverarbeitung (NLP) und Computer Vision machen diese Fortschritte möglich.
KI in der Diagnostik und Früherkennung
KI spielt eine entscheidende Rolle bei der Früherkennung von Krankheiten, insbesondere bei der Krebsdiagnose. Mithilfe präziser Bildanalysen können KI-Systeme wichtige Biomarker-Informationen aus standardisierten Histologie-Bildern extrahieren, wie es bei der Prostatakrebsdiagnose der Fall ist. Ähnliche Anwendungen finden sich bei Brustkrebs, wo KI-Systeme Biomarker wie ER, PR und Her2 direkt aus HE-Färbungen bestimmen können.
In der Pathologie unterstützt KI die manuelle Befundung, indem sie kritische Fälle priorisiert und so die Genauigkeit verbessert. Diese Zusammenarbeit von Mensch und Maschine, auch als "Augmented Intelligence" bekannt, minimiert Fehler und liefert präzisere Ergebnisse.
Auch bei Herz-Kreislauf-Erkrankungen zeigt KI ihr Potenzial. Algorithmen erkennen Vorhofflimmern in EKG-Aufzeichnungen und bewerten das Schlaganfallrisiko. Bei Nierenerkrankungen analysiert KI Laborwerte, um Patienten mit einem erhöhten Risiko für chronische Niereninsuffizienz frühzeitig zu identifizieren.
KI in der Medikamentenentwicklung
KI verändert auch die Medikamentenforschung grundlegend. Sie beschleunigt Entwicklungsprozesse, indem sie molekulare Datenbanken durchforstet und klinische Studien effizienter gestaltet. Was früher Jahre dauerte, kann heute in wenigen Monaten abgeschlossen werden.
In der personalisierten Medizin analysiert KI genetische und klinische Daten, um vorherzusagen, wie Patienten auf bestimmte Medikamente reagieren. Dadurch entstehen maßgeschneiderte Therapien, die Nebenwirkungen minimieren und die Wirksamkeit maximieren.
Zusätzlich verbessert KI klinische Studien, indem sie die passenden Patienten identifiziert und Studiendesigns optimiert. Algorithmen können vorhersagen, welche Patienten am meisten von einer bestimmten Behandlung profitieren, was die Ergebnisse präziser macht und die Kosten senkt.
KI in der Krankenhausverwaltung
Auch im administrativen Bereich von Gesundheitseinrichtungen zeigt KI ihre Stärken, indem sie Prozesse effizienter gestaltet.
Ein Beispiel hierfür ist eine von CGI Deutschland entwickelte Lösung, die automatisiert Arztbriefe erstellt. Das System integriert Daten aus verschiedenen Quellen wie Krankenhausinformationssystemen, Laboren und der Radiologie, um konsistente und fehlerfreie Dokumente zu generieren. Dies reduziert den Dokumentationsaufwand und entlastet das medizinische Personal. [1]
"Automatisierung administrativer Aufgaben hilft bei der Entlastung von medizinischen Fachkräften." [3]
Ein weiteres innovatives Projekt ist ein KI-basierter Dienstplanungsagent, der im März 2025 vom Fraunhofer IKS und ATOSS Software vorgestellt wurde. Mithilfe von Reinforcement Learning automatisiert dieser Agent die Personalplanung, optimiert den Mitarbeitereinsatz und verbessert dadurch die Abläufe im Gesundheitswesen. [2]
Darüber hinaus optimieren KI-Systeme die Terminplanung und den Patientenfluss durch eine Echtzeitanalyse von Belegungsdaten. Das Ergebnis: kürzere Wartezeiten und eine bessere Auslastung von Ressourcen. Bei der Verwaltung von Betten, OP-Kapazitäten und Personal sorgt KI für eine effizientere Nutzung.
"Ich blicke mit großer Zuversicht und voller Erwartung in die Zukunft und bin überzeugt, dass KI das Potenzial hat, das Gesundheitswesen nachhaltig zu transformieren." - Axel Bindewalt, Partner, Consulting, Head of Healthcare, KPMG AG Wirtschaftsprüfungsgesellschaft [3]
sbb-itb-49a712f
Zukunft der KI im Gesundheitswesen
Die Entwicklungen im Bereich der künstlichen Intelligenz (KI) schreiten rasant voran, und die Zukunft hält vielversprechende Möglichkeiten bereit. Aufbauend auf den aktuellen Anwendungen wird KI nicht nur bestehende Herausforderungen adressieren, sondern auch neue Wege eröffnen, um den steigenden Anforderungen im deutschen Gesundheitssystem zu begegnen. Technologien wie generative KI und föderiertes Lernen könnten dabei helfen, Probleme wie Fachkräftemangel, steigende Kosten und den demografischen Wandel zu bewältigen.
Aufkommende KI-Trends im Gesundheitswesen
Generative KI nimmt eine zentrale Rolle in der Weiterentwicklung des Gesundheitswesens ein. Große Sprachmodelle (LLMs) werden zunehmend als wertvolle Ressource für ein überlastetes Gesundheitssystem gesehen. Sie könnten insbesondere im Bereich der Automatisierung von Wissensmanagement-Aufgaben eine spürbare Entlastung schaffen.
"Künstliche Intelligenz, insbesondere große Sprachmodelle (LLMs), werden von vielen als Schlüsselressource für ein überlastetes Gesundheitssystem betrachtet. Besonders die KI-gestützte Automatisierung könnte bei der Bewältigung von Wissensmanagement-Aufgaben schnell Entlastung schaffen."
– Fraunhofer IKS [2]
Ein Beispiel aus Australien zeigt das Potenzial generativer KI: CGI entwickelte für den Altenpflegeanbieter ECH eine Lösung, die Pflegepläne automatisiert erstellt. Die KI analysierte Audio- und Dokumentenbewertungen und generierte in Sekundenschnelle strukturierte Pläne. Das Ergebnis? Eine jährliche Zeitersparnis von über 3.000 Stunden [1].
Zukünftig könnte generative KI als Navigationshilfe im Gesundheitssystem dienen, um Diagnosen, Therapieplanungen und die Patientenkommunikation – etwa durch intelligente Chatbots – zu verbessern. Parallel dazu wird auch die dezentrale Datenanalyse immer wichtiger.
Föderiertes Lernen ist ein weiterer vielversprechender Ansatz, der besonders in Deutschland mit seinen strengen Datenschutzrichtlinien relevant ist. Diese Technologie ermöglicht das Training von KI-Modellen, ohne sensible Patientendaten zentral zu speichern. Stattdessen bleiben die Daten in den jeweiligen Einrichtungen, während nur die Ergebnisse des Lernprozesses ausgetauscht werden.
Gerade bei seltenen Krankheiten, bei denen Daten oft begrenzt verfügbar sind, kann föderiertes Lernen die Zusammenarbeit zwischen verschiedenen Einrichtungen stärken, ohne gegen die DSGVO zu verstoßen.
Ein weiterer Schwerpunkt liegt auf vertrauenswürdiger KI. Systeme, die transparent und zuverlässig arbeiten und regulatorische Vorgaben wie den EU AI Act einhalten, schaffen Vertrauen sowohl bei medizinischen Fachkräften als auch bei Patienten.
Verwaltung der KI-Implementierung
Die reine Weiterentwicklung der Technologie reicht nicht aus – ebenso wichtig ist die gezielte Umsetzung in die Praxis. Die Integration von KI in Gesundheitsorganisationen erfordert einen durchdachten Ansatz, der sowohl die technischen Aspekte als auch die Transformation von Arbeitsprozessen und die Schulung des Personals berücksichtigt.
Ein schrittweises Vorgehen – etwa durch Pilotprojekte in weniger kritischen Bereichen wie der Terminplanung oder automatisierten Dokumentenerstellung – kann erste Erfolge sichtbar machen und die Akzeptanz bei den Mitarbeitenden fördern. Gleichzeitig muss die Dateninfrastruktur modernisiert werden, um den Anforderungen moderner KI-Anwendungen gerecht zu werden.
Interdisziplinäre Teams aus IT-Experten, Medizinern und Verwaltungsfachleuten spielen eine Schlüsselrolle, um sicherzustellen, dass die KI-Lösungen den klinischen Alltag tatsächlich verbessern. Dabei ist es unerlässlich, datenschutzrechtliche Vorgaben wie die DSGVO und künftige EU-Regelungen zu beachten.
Eine kontinuierliche Weiterbildung des medizinischen Personals ist ebenfalls entscheidend, damit die Systeme effektiv genutzt und ihre Ergebnisse korrekt interpretiert werden können.
KI hat das Potenzial, das deutsche Gesundheitswesen effizienter, nachhaltiger und stärker auf die Bedürfnisse der Patienten auszurichten. Organisationen, die jetzt auf eine strategische Integration setzen, werden von den kommenden technologischen Fortschritten besonders profitieren.
Weitere Einblicke in die strategische Anwendung von KI im Gesundheitswesen bietet Dr. Sven Jungmann in seinen Vorträgen und Keynotes.
Fazit und zentrale Erkenntnisse
Die Beispiele zeigen klar: KI verändert das Gesundheitswesen spürbar. Von der Früherkennung von Krankheiten über die schnellere Entwicklung neuer Medikamente bis hin zur effizienteren Verwaltung – KI-Technologien verbessern viele Aspekte der Gesundheitsversorgung.
KI als Antrieb für Veränderungen im Gesundheitswesen
Die vorgestellten Fälle verdeutlichen, dass KI weit mehr ist als nur ein technisches Schlagwort. Sie bietet Lösungen für konkrete Herausforderungen des deutschen Gesundheitssystems, wie den Mangel an Fachkräften, steigende Kosten und den demografischen Wandel. Technologien wie Machine Learning, Natural Language Processing und Computer Vision verbessern Diagnosen, vereinfachen Dokumentationen und optimieren bildgebende Verfahren.
Dabei zeigt sich, dass KI oft schneller greifbare Ergebnisse liefert als klassische Innovationen. Doch Technologie allein reicht nicht aus. Entscheidend ist, dass Mitarbeitende die Neuerungen akzeptieren, die Systeme nahtlos in bestehende Abläufe integriert werden und gesetzliche Vorgaben eingehalten werden. Auf diesen Grundlagen können Gesundheitseinrichtungen konkrete Maßnahmen ergreifen.
Nächste Schritte für Gesundheitsorganisationen
Um die vorgestellten Chancen zu nutzen, sollten Organisationen mit einer Bestandsaufnahme starten: Welche Prozesse sind besonders zeitintensiv oder fehleranfällig? Wo könnte KI den größten Mehrwert bieten?
Pilotprojekte in weniger kritischen Bereichen sind ein guter Einstieg. Sie schaffen erste Erfolgserlebnisse und stärken das Vertrauen der Mitarbeitenden. Beispiele dafür sind die Terminplanung, automatisierte Dokumentation oder die Optimierung von Lagerbeständen – Bereiche, in denen schnelle und messbare Ergebnisse erzielt werden können.
Ein weiterer Schlüssel zum Erfolg: Investitionen in moderne Dateninfrastrukturen und regelmäßige Schulungen. KI-Systeme benötigen qualitativ hochwertige und strukturierte Daten, weshalb eine solide technische Grundlage unverzichtbar ist.
Außerdem sollten interdisziplinäre Teams gebildet werden. IT-Spezialisten, Mediziner und Verwaltungsexperten müssen eng zusammenarbeiten, um sicherzustellen, dass die technischen Lösungen den Anforderungen des Klinikalltags gerecht werden und die Patientenversorgung verbessern.
Organisationen, die strategisch in KI investieren, schaffen die Basis für langfristigen Erfolg. Die rasante Entwicklung der Technologie bietet zahlreiche Möglichkeiten – immer mit dem Ziel, sowohl Patienten als auch Mitarbeitenden Vorteile zu bringen.
Für weitere Einblicke in die strategische Nutzung von KI im Gesundheitswesen empfiehlt sich ein Blick auf die Vorträge und Keynotes von Dr. Sven Jungmann.
FAQs
Wie wird Künstliche Intelligenz bei der Früherkennung von Krankheiten wie Krebs oder Sepsis eingesetzt?
Künstliche Intelligenz (KI) verändert die Art und Weise, wie schwerwiegende Krankheiten frühzeitig erkannt werden können. Besonders in der Krebsdiagnostik zeigt sich ihr Potenzial: KI wertet riesige Datenmengen aus, um individuelle Risiken präzise einzuschätzen und mögliche Anzeichen frühzeitig zu identifizieren. Dadurch wird die Vorsorge persönlicher und die Behandlung kann rechtzeitig beginnen.
Ein weiteres beeindruckendes Beispiel ist der Einsatz von KI bei der Diagnose von Sepsis. Hier wird KI mit hyperspektraler Bildgebung kombiniert. Diese Methode ermöglicht eine schnelle und nicht-invasive Analyse – ein entscheidender Vorteil in kritischen Situationen, bei denen jede Sekunde zählt. Solche Anwendungen verdeutlichen, wie KI die Gesundheitsversorgung effizienter und präziser gestalten kann.
Wie verbessert Natural Language Processing (NLP) die Effizienz bei der medizinischen Dokumentation?
Die Nutzung von Natural Language Processing (NLP) revolutioniert die Art und Weise, wie medizinische Dokumentation gehandhabt wird. Mit NLP können riesige Mengen unstrukturierter Daten – darunter Patientenakten, klinische Notizen und medizinische Berichte – automatisiert analysiert und verarbeitet werden. Das bedeutet: Dokumentationsprozesse laufen schneller und genauer ab, was nicht nur Zeit spart, sondern auch das medizinische Personal entlastet. Gleichzeitig wird die Entscheidungsfindung beschleunigt, da relevante Informationen effizienter zugänglich gemacht werden.
Aber das ist noch nicht alles. NLP spielt auch eine entscheidende Rolle bei der Entwicklung personalisierter Therapien. Es hilft dabei, Behandlungspläne besser auf die individuellen Bedürfnisse von Patienten abzustimmen. Zudem verbessert es die Kommunikation zwischen Ärzten und Patienten, indem komplexe medizinische Informationen verständlicher aufbereitet werden. Das Ergebnis? Eine hochwertigere Versorgung und reibungslosere Abläufe im Gesundheitswesen.
Wie kann föderiertes Lernen die Zusammenarbeit im Gesundheitswesen fördern und gleichzeitig den Datenschutz wahren?
Föderiertes Lernen bietet Gesundheitseinrichtungen die Möglichkeit, gemeinsam KI-Modelle zu entwickeln, ohne dabei sensible Patientendaten preiszugeben. Statt die Rohdaten zentral zu speichern, verbleiben diese sicher in den jeweiligen Einrichtungen. Nur die aktualisierten Modellparameter werden weitergegeben und zentral zusammengeführt.
Dieser Ansatz gewährleistet die Einhaltung von Datenschutzvorgaben und schützt die Privatsphäre der Patienten. Gleichzeitig fördert er die Zusammenarbeit zwischen Institutionen, da wertvolle Erkenntnisse geteilt werden können, ohne Datenschutzrisiken einzugehen. Dadurch wird föderiertes Lernen zu einer wichtigen Technologie, die Fortschritte im Gesundheitswesen ermöglicht.
Verwandte Blogbeiträge
- KI im Gesundheitswesen: 7 praktische Anwendungen
- KI-Implementierung: Häufige Fragen beantwortet
- KI-gestützte Dokumentation: 5 Vorteile für Ärzte
- Wie KI Gesundheitsorganisationen transformiert